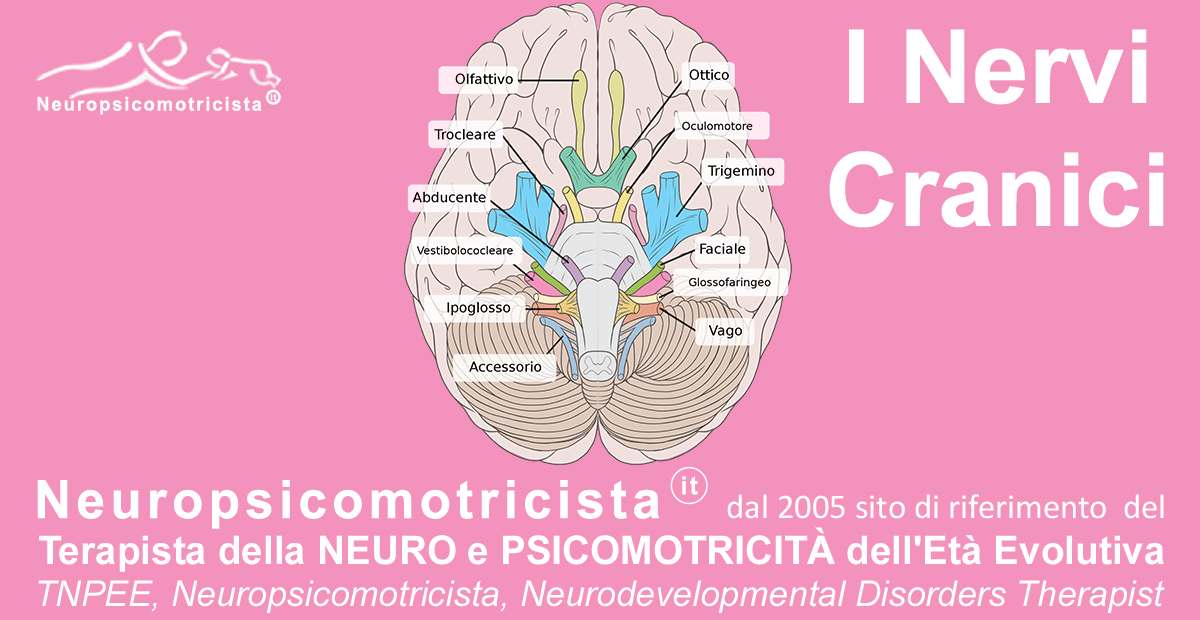
I Nervi Cranici
Nuclei Effettori e Nuclei Sensitivi
Funzioni dei dodici nervi cranici
- I Nervo Cranico o Nervo Olfattivo
- II Nervo Cranico o Nervo Ottico
- III Nervo Cranico o Nervo Oculomotore Comune
- IV Nervo Cranico o Nervo Trocleare
- V Nervo Cranico o Nervo Trigemino
- VI Nervo Cranico o Nervo Abducente
- VII Nervo Cranico o Nervo Faciale
- VIII Nervo Cranico o Nervo Stato Acustico (o Vestibolo Cocleare)
- IX Nervo Cranico o Nervo Glosso-Faringeo
- X Nervo Cranico o Nervo Vago
- XI Nervo Cranico o Nervo Accessorio
- XII Nervo Cranico o Nervo Ipoglosso
Sindrome di Moebius e Nervi Cranici - Segni e Sintomi - Problematiche relative a:
- Paralisi del settimo nervo cranico
- Paralisi del sesto nervo cranico
- Paralisi del dodicesimo nervo cranico
- Paralisi del terzo nervo cranico
- Paralisi del quinto nervo cranico
- Paralisi dell’ottavo nervo cranico
- Paralisi del nono nervo cranico
- Paralisi del decimo nervo cranico
- Paralisi dell’undicesimo nervo cranico
Definizione
I nervi cranici, o nervi encefalici, vengono chiamati così in ragione del fatto che derivano da nuclei contenuti nell’encefalo. Emergono pari e simmetrici dalla superficie dell’encefalo e si portano a livello degli spazi endocranici. Sono dodici paia e vengono numerati in ordine progressivo, in senso cranio caudale, in base all’emergenza dall’encefalo.
Controllano molte delle funzioni sensitive e motorie relative a capo e collo, con l’eccezione del decimo paio (nervo vago) che innerva anche strutture toraciche ed addominali.
Nuclei Effettori e Nuclei Sensitivi
L'emergenza di tali nervi dall'encefalo è detta "origine apparente", mentre l'origine reale è costituita, per la compagine motoria, dai nuclei di sostanza grigia all'interno del cervello, ossia i nuclei effettori, e, per la controparte afferente, dai diversi gangli siti lungo l'estensione dei vari nervi (nuclei sensitivi), i cui assoni portano l’informazione sensoriale, raccolta dalla periferia attraverso i dendriti, al nucleo terminale sensitivo del tronco encefalico (o del diencefalo) relativo a ciascun ganglio. Nel tronco dell’encefalo i nuclei effettori si trovano dorsalmente e medialmente, mentre i nuclei sensitivi sono collocati nella parte laterale. Nello spazio lasciato tra questi due nuclei ne compaiono di nuovi, per le sensibilità speciali (ad esempio i nuclei statoacustici), sempre nell'ordine mediale-effettore e laterale-sensitivo.
Rispetto al piano di simmetria del tronco encefalico, medialmente troviamo i nuclei efferenti somatici, come i nuclei oculomotori, mentre lateralmente i nuclei efferenti autonomi o viscerali, come il nucleo di Edinger-Westphal, che controlla l'accomodazione e la miosi.
Procedendo verso l'esterno si incontra una separazione, detta sulcus limitans, oltre la quale troviamo i nuclei viscerali afferenti, come il nucleo del tratto solitario; più lateralmente ancora, ma più in avanti, troviamo il nucleo trigemino e dorsalmente al tronco gli afferenti somatici specifici, che gestiscono sensazioni come l'equilibrio.

Funzioni dei dodici nervi cranici
I Nervo Cranico o Nervo Olfattivo
Il nervo olfattivo è un nervo sensitivo puro, molto breve, che va a prendere contatto con la mucosa interna del naso, per recare ai centri gli impulsi che ne derivano. La concentrazione di particolari sostanze, dette odorose, nell’atmosfera stimola la mucosa, che risponde attraverso il rilasciamento di scariche di impulsi nervosi.
II Nervo Cranico o Nervo Ottico
Il nervo ottico è un nervo sensitivo, che ha il compito di portare verso i centri gli impulsi nervosi derivanti dal sistema visivo. Ha origine da dei prolungamenti dei corpi delle cellule gangliari della retina. Insieme al nervo olfattivo, rappresenta in realtà un’estensione del cervello stesso, poiché entrambi risultano ricoperti da oligodendroglia; sono infatti gli unici nervi diencefalici.
III Nervo Cranico o Nervo Oculomotore Comune
L'oculomotore comune, il cui nucleo ha sede a livello del mesencefalo, è composto sia da fibre motorie, interamente somatiche, sia da fibre viscerali parasimpatiche. Le fibre somatiche vanno ad innervare i muscoli retto superiore, retto mediale, retto inferiore, obliquo inferiore ed elevatore della palpebra superiore; pertanto permettono di svolgere le funzioni di adduzione, depressione ed elevazione del bulbo oculare, partecipando anche all'elevazione della palpebra superiore. La componente viscerale, invece, innerva il muscolo ciliare, deputato al meccanismo dell'accomodazione, e lo sfintere irideo, deputato alla costrizione pupillare.
IV Nervo Cranico o Nervo Trocleare
Il nervo trocleare, il cui nucleo ha sede nel mesencefalo inferiormente al nucleo dell'oculomotore comune, è l’unico che esca dorsalmente dal tronco cerebrale. Ha il decorso più lungo ed è il più sottile dei nervi cranici. È composto da fibre esclusivamente motorie, che vanno ad innervare il muscolo obliquo superiore, il quale provvede a ruotare l’occhio verso il basso e lateralmente.
V Nervo Cranico o Nervo Trigemino
Il nervo trigemino è il più voluminoso dei nervi encefalici. E' un nervo misto costituito maggiormente da fibre sensitive somatiche e, in minor numero, da fibre motrici somatiche. La componente sensitiva somatica ha origine nel voluminoso ganglio semilunare del Gasser[7] e porta informazioni sensitive di tipo tattile protopatico, dolorifico, tattile epicritico e termico del collo e della testa, di tipo propriocettivo dei muscoli masticatori, di tipo esterocettivo e propriocettivo della testa, della faccia, delle meningi, della mucosa congiuntivale, del naso, della bocca, dei denti e della lingua. La componente motrice somatica origina dal nucleo masticatore[8] del trigemino e si distribuisce ai muscoli masticatori.
A livello del ganglio semilunare del Gasser, il nervo dà origine a tre branche:
- la branca inferiore, la maggiore tra le tre, prende il nome di nervo mandibolare. È un nervo misto. Con la componente somato-motrice, che rappresenta la diretta continuazione della radice motoria del nervo trigemino, innerva i muscoli masticatori (in particolare il massetere, il temporale ed i processi pteroidei); con la componente somato-sensitiva si distribuisce alla cute della parte inferiore della faccia (a partire dal mento e le zone limitrofe fino alle tempie) e a parte della mucosa buccale.
- la branca media, prende il nome di nervo mascellare. È un nervo sensitivo somatico che si distribuisce ad una estesa area cutanea della faccia (tra occhi, labbra e zigomi, come pure alla zona delle tempie). Alcuni rami raggiungono gran parte della mucosa della cavità nasale e del palato, come pure l’osso mascellare con i rispettivi denti.
- la branca superiore, prende il nome di nervo oftalmico ed è costituita da fibre sensitivo-somatiche che si distribuiscono alla cute della fronte e della volta cranica, all'occhio e alle formazioni a questo annesse e alla mucosa dei seni nasali e del setto nasale.
VI Nervo Cranico o Nervo Abducente
É un nervo esclusivamente di natura motoria che con l'oculomotore e il trocleare contribuisce al controllo della muscolatura estrinseca dell'occhio. Origina a livello pontino, nell'omonimo nucleo, e provvede all'innervazione del muscolo retto laterale dell'occhio, deputato all'abduzione del bulbo oculare. Anche il nervo abducente, come gli altri nervi motori encefalici, trasporta fibre sensitive somatiche che raccolgono dal muscolo innervato stimoli propriocettivi.
VII Nervo Cranico o Nervo Faciale
È un nervo di tipo misto a prevalente componente motoria, destinato all’innervazione di tutta la muscolatura del cranio, ad eccezione di quella masticatoria, di competenza trigeminale. Comprende due nervi distinti: il nervo faciale propriamente detto e il nervo intermedio del Wrisberg.
Il nervo faciale propriamente detto è composto da fibre motrici somatiche che originano a livello del ponte, dall’omonimo nucleo, e che sono deputate all’innervazione dei muscoli mimici e di altri muscoli derivati dal secondo arco branchiale. Sono presenti, inoltre, delle fibre parasimpatiche pregangliari che recano stimoli effettori per la ghiandola lacrimale e per le ghiandole della mucosa del naso e del palato.
Il nervo intermedio del Wrisberg comprende fibre sensitive somatiche e viscerali che hanno origine nel ganglio genicolato e si distribuiscono ai 2/3 anteriori della lingua e ad una ristretta area del padiglione auricolare. È composto, inoltre, da fibre parasimpatiche pregangliari per le ghiandole lacrimali, sottolinguale, sottomandibolare e le ghiandole della mucosa della cavità nasale. All'uscita dal canale facciale, a livello della parotide, si divide in diverse diramazioni che raggiungono il cuoio capelluto, il padiglione auricolare, il volto, il platisma, il muscolo stiloioideo e il ventre posteriore del muscolo digastrico.
VIII Nervo Cranico o Nervo Stato Acustico (o Vestibolo Cocleare)
Il nervo statoacustico reca ai centri nervosi i segnali provenienti dall’apparato di recezione dei suoni e dall’apparato vestibolare, ossia le informazioni codificate a livello dell'orecchio. Origina a livello del rombencefalo e, dopo essere emerso dal tronco encefalico si divide in due nervi: vestibolare e cocleare.
Il nervo vestibolare trasporta stimoli correlati con la gravità e l'accelerazione lineare e angolare e perciò connessi con il senso dell'equilibrio (statico e dinamico). Porta ai nuclei vestibolari informazioni dalla parte vestibolare dell'orecchio interno: dalle macule acustiche del sacculo e dell’utricolo, dalle creste ampollari dei canali semicircolari. Il nervo cocleare, partendo dal ganglio del Corti situato nel setto osseo, attraverso i recettori periferici posti nell'organo di Corti, nell'orecchio interno, porta la sensibilità acustica ed informazioni uditive alle aree uditive e ai nuclei cocleari ventrali e dorsali.
IX Nervo Cranico o Nervo Glosso-Faringeo
Il nervo glossofaringeo è un nervo misto. Si distribuisce in prevalenza alla faringe ed alla lingua. Contiene fibre motrici somatiche che si distribuiscono a molti muscoli della lingua, al muscolo costrittore superiore della faringe e al muscolo stilo faringeo, svolgendo un ruolo fondamentale nel controllo della deglutizione e della fonazione. Le fibre effettrici viscerali, invece, recano stimoli secretori per la ghiandola parotide e per le ghiandole salivari minori. Un altro fascio di fibre, quelle sensitive somatiche, raccolgono alla periferia stimoli sensitivi della mucosa della faringe, della cassa del timpano, della tuba uditiva e di un ristretto territorio del padiglione auricolare. Le fibre sensitive viscerali, infine, recano gli stimoli viscerali superficiali raccolti dai recettori gustativi del terzo posteriore della lingua dal seno e glomo carotideo (partecipando alla regolazione della funzione respiratoria e circolatoria).
X Nervo Cranico o Nervo Vago
Il nervo vago, chiamato anche nervo pneumogastrico, presenta una distribuzione territoriale vasta e complessa. Origina a livello del midollo allungato e decorre nel collo, nel torace e nell’addome. Si tratta di un nervo di natura mista, costituito da tutte e quattro le componenti di fibre, somatiche e viscerali.
La componente effettrice viscerale si distribuisce alla maggior parte dei visceri del torace e dell'addome, portando stimoli effettori al cuore, alla parete dell'aorta e dei suoi grossi rami, alle ghiandole ed alla muscolatura liscia delle vie respiratorie, dell'apparato digerente e di una parte dell'apparato urinario. Questo significa che il nervo vago è responsabile della frequenza cardiaca, della peristalsi gastrointestinale, della sudorazione e di alcuni movimenti della bocca, inclusi i muscoli del parlato e della respirazione.
La componente di fibre motrici somatiche si distribuisce alla muscolatura striata della faringe, della laringe e della parte prossimale dell'esofago.
Le fibre sensitive viscerali portano al nucleo del tratto solitario, collocato a livello bulbare, gli stimoli della sensibilità viscerale generale proveniente dal seno aortico e dal glomo aortico, oltre che dalla mucosa della laringe, della faringe, della trachea, dell'esofago e degli altri visceri toracici ed addominali.
Le fibre sensitive somatiche, dopo aver raccolto stimoli sensitivi da un piccolo territorio cutaneo dal padiglione dell'orecchio, li inviano al nucleo della radice discendente del trigemino.
XI Nervo Cranico o Nervo Accessorio
Il nervo accessorio è composto da fibre motrici somatiche che originano dal nucleo dell'accessorio, alla base delle corna anteriori. È unico fra i nervi cranici poiché è dotato di una radice spinale, quindi proveniente dal midollo spinale, e di una radice cranica, situata nel midollo allungato. Le fibre provenienti dalla radice spinale vanno verso il basso, come il nervo accessorio (accessorio spinale), raggiungendo il muscolo sternocleidomastoideo e la parte superiore del trapezio, che sono deputati al movimento di testa e collo. Le fibre provenienti dalla radice cranica si uniscono al grande nervo vago e si distribuiscono ai muscoli del palato molle, della faringe, della laringe e dell'esofago (nervo accessorio del vago).
XII Nervo Cranico o Nervo Ipoglosso
Si tratta di un nervo esclusivamente motore, che origina in un nucleo situato nella parte dorsale del bulbo. Lungo il suo decorso il nervo ipoglosso lascia numerosi rami laterali che raggiungono i muscoli del collo (Omoioideo, Sternotiroideo, Sternoioideo, Tiroioideo, Ioglosso, Genioglosso) e la muscolatura intrinseca della lingua.
In sintesi, quindi, le principali funzioni dei nervi cranici sono, rispettivamente:
- Nervo Olfattivo - riconoscimento degli odori;
- Nervo Ottico - trasmissione delle informazioni visive;
- Nervo Oculomotore - supporto dei muscoli esterni del bulbo oculare con fibre motorie e sensoriali;
- Nervo Trocleare - supporto dei muscoli esterni del bulbo oculare con fibre motorie e sensoriali;
- Nervo Trigemino - regolazione dei muscoli relativi alla masticazione e trasmissione delle sensazioni tattili dal viso;
- Nervo Abducente - movimento laterale degli occhi e chiusura delle palpebre;
- Nervo Facciale - controllo dei muscoli dell’espressività facciale e trasmissione di informazioni provenienti dalle cellule del gusto dei due terzi anteriori della lingua.
- Nervo Uditivo - funzioni dell’udito e dell’equilibrio;
- Nervo Glossofaringeo - trasmissione delle sensazioni e dei sapori dalla parte posteriore della lingua e della gola e controllo della funzione di deglutizione;
- Nervo Vago - controllo sensoriale e motorio di molti organi nel petto e nell’addome;
- Nervo Accessorio-spinale - funzione dello sternocleidomastoideo e del trapezio;
- Nervo Ipoglosso - supporto dei muscoli della lingua e di alcuni muscoli minori del collo.
Sindrome di Moebius e Nervi Cranici
Segni e Sintomi
La caratteristica classica della sindrome è costituita da una paralisi oculo-facciale congenita, unilaterale o bilaterale, dovuta ad ipotrofia o agenesia dei nervi cranici VI e VII, abducente e facciale. In percentuale minore, contemporaneamente, possono essere interessati altri nervi cranici: l’oculomotore (III); il trigemino (V); l’uditivo (VIII); il glossofaringeo (IX); il vago (X); l’accessorio-spinale (XI) e l’ipoglosso (XII).
Nel 10% dei casi si può presentare ritardo mentale da lieve a moderato; anche se, talvolta, la sua presenza è probabilmente sovrastimata a causa della facies a maschera, della scialorrea, dello strabismo e della difficoltà di parola che possono erroneamente trarre in inganno.
Altre malformazioni associate possono coinvolgere:
- gli arti (in 1/3 dei casi), con agenesia o iposviluppo delle dita, sindattilia[9], brachidattilia[10], clinodattilia[11], polidattilia[12], ectrodattilia[13], camptodattilia[14], piede torto e piede piatto.
- le articolazioni, con presenza di artrogriposi multipla congenita[15].
- le strutture muscolo-scheletriche, dove nel 15% dei casi si ha coinvolgimento dei muscoli pettorale, trapezio, quadricipite, semimembranoso, tracheale e malformazioni a livello vertebro-costale.
In alcuni casi sono stati riscontrati ritardo nella crescita intrauterina ed ipotonia, con un conseguente ritardo nello sviluppo motorio.
- la regione oro facciale: iposviluppo palpebrale, epicanto, ipertelorismo, micrognazia, microstomia, deformità del padiglione auricolare con diminuzione dell’udito, coinvolgimento delle labbra e, occasionalmente, della laringe, lingua corta o deformata, movimento limitato della lingua, ugola bifida, scialorrea, palato alto, palatoschisi e problemi dentali[16].
- In conseguenza a ciò si possono riscontrare problemi di alimentazione e difficoltà di deglutizione con rischio di soffocamento.
- il SNC, con ipoplasia/atrofia del tronco cerebrale, ipoplasia cerebellare unilaterale, piccole calcificazioni tipicamente localizzate nel ponte, nel bulbo e nei gangli della base. A ciò si possono associare convulsioni, ipotonia, anomalie dei potenziali evocati uditivi e sensoriali e turbe comportamentali.
È stata osservata, talvolta, la presenza di ipogonadismo isolato o in associazione con ipogonadotropo e anosmia (sindrome di Kallman).
Altre anomalie associate meno comuni sono la destrocardia e l’anomalia di Klippel-Feil[17].
La sindrome di Moebius si può trovare in associazione con altre sindromi congenite, come la sindrome di Pierre Robin, di Poland ed Hanhart.
Le problematiche che derivano da un coinvolgimento dei nervi cranici verranno riportate di seguito, partendo da quelli colpiti con maggiore frequenza ed intensità.
Problematiche relative a:
Paralisi del settimo nervo cranico
La paralisi del faciale determina problemi estetici e funzionali. L’aspetto del viso viene alterato sia a riposo che, in particolar modo, durante il sorriso o, più in generale, quando viene attivata la muscolatura mimica. I problemi funzionali sono prevalentemente a carico dell’occhio che, a causa della mancata chiusura delle palpebre, non viene bene lubrificato. Se bilaterale ed incompleta, la paralisi del faciale colpisce più comunemente solo la parte superiore del volto; se, invece, la lesione è localizzata a livello sopranucleare viene colpita solo la parte inferiore; se si tratta di una paralisi più bassa, ossia dei neuroni motori del nervo facciale, sono coinvolte sia la metà superiore che inferiore del viso. In quest’ultimo caso, il quadro clinico sarà caratterizzato, a livello del lato omolaterale alla lesione, da rima orale deviata verso il basso ed abbassamento del solco naso-labio-genieno con fuoriuscita di saliva dall'angolo della bocca ed impossibilità di soffiare, fischiare e gonfiare le guance, segno di Schultze con la parte posteriore della lingua che si abbassa dal lato leso per paralisi del ventre posteriore del digastrico, sopracciglia abbassate, rughe frontali appiattite, rima palpebrale più aperta con impossibilità a chiudere la palpebra, abbassamento della palpebra inferiore con fuoriuscita di lacrime dal forame lacrimale (epifora). Il tentativo di chiudere le palpebre provoca il tipico fenomeno di Bell, caratterizzato da rotazione degli occhi verso l'alto con l'occhio dalla parte della paralisi facciale che rimane visibile. A questo quadro si potrà anche associare xeroftalmia e xerostomia, perdita della sensibilità gustativa dei 2/3 anteriori della lingua, assenza del riflesso corneale e naso-palpebrale, iperacusia con ipersensibilità dolorosa per suoni forti.
I sintomi principali che ne derivano sono caratterizzati da incompetenza labiale, con conseguente scialorrea e difficoltà a parlare [specialmente con le lettere labiali "m, p, b"], da incompetenza palpebrale con la conseguente esposizione corneale e congiuntivale e da strabismo convergente. Si verifica inoltre l’incapacità del paziente ad esprimere visivamente le emozioni, da cui scaturiscono comportamenti sociali introversi e atteggiamenti di reclusione.
Paralisi del sesto nervo cranico
La paralisi del sesto nervo cranico tende ad essere bilaterale e completa. Comporta incapacità a dirigere lateralmente l'occhio affetto con un conseguente strabismo orizzontale convergente. L’occhio appare intraruotato e si può spostare all’esterno lentamente, raggiungendo al più la linea mediana. I pazienti affetti presentano, oltre allo strabismo convergente, diplopia orizzontale, che aumenta quando l'occhio paretico guarda lontano o guarda a destra o a sinistra. Per compensare la visione doppia e mantenere la fusione delle immagini viene ruotato il capo.
Paralisi del dodicesimo nervo cranico
L’ipoglosso è il terzo nervo cranico più comunemente colpito, il suo coinvolgimento infatti si rileva in circa un quarto dei casi. L'interruzione completa del nervo determina la paralisi dei muscoli di un lato della lingua per cui questa appare deviata verso il lato sano all'interno del cavo orale, mentre se viene protrusa devia dal lato della lesione. Inoltre nella parte denervata la lingua diventa atrofica e può presentare contrazioni involontarie (fascicolazioni).
Paralisi del terzo nervo cranico
Una paralisi del nervo oculomotore, se completa, determina un quadro caratterizzato da ptosi palpebrale, che ha la funzione di evitare la visione doppia ed i disturbi dell’equilibrio conseguenti, e da limitazioni nell’elevazione, nella depressione e nell’adduzione del bulbo oculare. L'occhio si trova in ipoexotropia, ossia risulta posizionato più in basso e all'esterno. Si ha uno strabismo verticale divergente. In caso di paralisi parziale può venire colpita solamente la branca superiore, deputata all'innervazione del muscolo elevatore della palpebra e del muscolo retto superiore, oppure, anche se raramente, possono venire colpiti isolatamente i singoli muscoli. Inoltre, se la noxa patogena non agisce sulle fibre viscerali, la reattività pupillare verrà normalmente conservata.
Paralisi del quinto nervo cranico
La paralisi del nervo trigemino comporta una minore efficacia nella chiusura della mandibola in sede omolaterale alla lesione, a causa di atrofia ed ipostenia dei muscoli masticatori, ed una deviazione di quest’ultima a bocca aperta. Se la paralisi interessa anche la porzione sensitiva del nervo si avrà una perdita della sensibilità nelle regioni della faccia e delle cavità annesse dalla parte colpita.
Paralisi dell’ottavo nervo cranico
Occorre distinguere le due parti in cui si divide il nervo; infatti, un danno a livello del nervo cocleare può causare disturbi dell’udito fino alla sordità dell’orecchio dalla parte colpita, mentre una lesione del nervo vestibolare si manifesta con una disfunzione abbastanza alta nell’orientamento, nella stabilizzazione dello sguardo e nella tenuta del corpo.
Paralisi del nono nervo cranico
In caso di lesioni periferiche al nervo glosso faringeo, le funzioni vengono compromesse ed il quadro clinico si caratterizza con difficoltà di deglutizione per la paresi del muscolo levatore veli palatini, mancato riflesso dell’ugola a causa della mancanza di trasmissione della sensibilità della faringe e mancanza di sensibilità gustativa.
Paralisi del decimo nervo cranico
L'interruzione completa del nervo vago comporta la paralisi del palato molle con conseguente abbassamento del palato dal lato della lesione, impossibilità di elevarsi durante la fonazione, deviazione dell'ugola verso il lato sano in corso di fonazione, assenza del riflesso faringeo e del movimento dei pilastri faringei dal lato leso. Inoltre comporta una modificazione anche della voce che diventa rauca, spesso nasale, per paralisi della corda vocale omolaterale alla lesione. Talora si può osservare la presenza di ipoestesia del forame uditivo e del padiglione auricolare. In seguito a mancata innervazione del ramo destro del nervo vago parasimpatico al nodo seno-atriale si avranno delle tachicardie, mentre in seguito a mancata innervazione del ramo sinistro al nodo atrio-ventricolare si avranno aritmie.
Paralisi dell’undicesimo nervo cranico
La lesione del nervo accessorio determina la paresi dei muscoli sternocleidomastoideo e della parte superiore del trapezio dal lato della lesione con impossibilità del paziente a sollevare la spalla omolaterale, a girare il collo verso il lato leso, e con un accenno di scapola alata.
- [7] Rappresenta l'origine reale delle fibre sensitive somatiche del nervo trigemino. È posto nella fossa cranica media presso l'apice della piramide del temporale in un ripiegamento della dura madre chiamato cavo del Meckel.
- [8] Posizionato ventralmente, in rapporto con il locus coeruleus (sito principale per la sintesi della noradrenalina situato nel Tronco encefalico tra il mesencefalo e il ponte di Varolio) del pavimento del IV ventricolo cerebrale.
- [9] Malformazione congenita che consiste nella fusione di una o più dita.
- [10] Malformazione congenita caratterizzata da una brevità abnorme delle dita. Può interessare un solo dito o,
- più spesso, tutte le dita della mano,
- [11] Deviazione laterale di un dito della mano o del piede o di parte di esso.
- [12] Malformazione congenita, consistente nella presenza di numero di dita superiore al normale.
- [13] mano divisa.
- [14] Atteggiamento delle dita della mano in flessione, con carattere di permanenza e di irriducibilità, dovuto ad
- anchilosi.
- [15] Affezione congenita rara caratterizzata da rigidità articolari che colpiscono soprattutto i 4 arti per cui i bambini assumono un aspetto di "bambola di legno". Possono essere associate altre anomalie, come labbro leporino, malformazioni cardiache, criptorchidismo. Lo sviluppo intellettuale è normale.
- [16] Presenza di carie dentali, dovute alla mancata attività di detersione della muscolatura buccinatoria, e alterazione dei rapporti occlusali, legata all’eccessiva spinta linguale sui denti senza il bilanciamento fornito dalla muscolatura oro-buccale.
- [17] Caratterizzata dalla segmentazione anomala della regione cervicale, che provoca la fusione congenita delle vertebre cervicali. La prevalenza è stimata in 1:50.000.
Indice |
| INTRODUZIONE |
|
CAPITOLO I LA SINDROME DI MOEBIUS: epidemiologia, classificazione ed eziopatogenesi
CAPITOLO II
CAPITOLO III LA SINDROME DI MOEBIUS: prognosi, diagnosi e terapia
CAPITOLO IV Progetto Riabilitativo nella Sindrome di Moebius
|
| CONCLUSIONI |
| BIBLIOGRAFIA e SITOGRAFIA |
| Tesi di Laurea di: Alessandra MURRU |