CASI CLINICI - Le Funzioni Esecutive nei Disturbi del Neurosviluppo
5.a. Caratteristiche del campione
Caso clinico 1: Y. M. - Descrizione caso e anamnesi; Valutazione in T0; Risultati dei test T0; Questionari T0; Valutazione T1; Risultati dei test T1; Questionari T1;
Caso clinico 2: M. A - Descrizione caso e anamnesi; Valutazione T0; Risultati dei test T0; Questionari T0; Valutazione T1; Risultati dei test T1; Questionari T1;
Caso clinico 3: L. S. - Descrizione caso e anamnesi; Valutazione T0; Risultati dei test T0; Questionari T0; Valutazione T1; Risultati dei test T1; Questionari T1;
Caso clinico 4: B. M. - Descrizione caso e anamnesi; Valutazione T0; Risultati dei test T0; Questionari T0; Valutazione T1; Risultati test T1; Questionari T1;
Discussione - Caso clinico 1: Y.M.; Caso clinico 2: M.A.; Caso clinico 3: L.S.; Caso clinico 4: B.M.;
Casi Clinici
Caratteristiche del campione
Il campione scelto per questo progetto è costituito da quattro bambini di età compresa tra i 5 ed i 7 anni, nel caso specifico tutti di sesso maschile e seguiti in trattamento presso il servizio ASST Pavia di Neuropsichiatria Infantile a Voghera.
Per ogni caso clinico è stata effettuata una prima valutazione neuropsicomotoria a settembre 2021 (T0) per osservare il comportamento dei bambini, a cui è stata affiancata una valutazione strutturata mediante i test APCM-2 e VMI.
Al fine di ottenere un profilo quantitativo iniziale delle varie componenti delle Funzioni Esecutive, i bambini hanno eseguito in T0 i test Torre di Londra e FE-PS 2-6.
Nei mesi successivi il campione è stato sottoposto a dieci sedute di gruppo di neuropsicomotricità (che hanno coinvolto tre casi clinici) e sedute individuali (intero campione), con l’obiettivo di migliorare le condotte di autoregolazione attraverso un training neuropsicomotorio mirato sulle funzioni esecutive.
I bambini sono stati successivamente rivalutati nel mese di marzo 2022 (T1) mediante un ulteriore valutazione neuropsicomotoria e sottoposti nuovamente al test Torre di Londra, dei quali vengono riportati di seguito i risultati.
È stato scelto di utilizzare FE-PS 2-6 unicamente a T0 in fase iniziale di valutazione dell’intervento come strumento per ottenere una primaria descrizione dettagliata del livello di funzionamento delle funzioni esecutive dei diversi casi.
Caso clinico 1: Y. M.
Descrizione caso e anamnesi Età: 5 anni e 7 mesi (T0)
Anamnesi: gravidanza fisiologica, parto con TC a termine; periodo pre/peri natale riferito nella norma dai genitori alla prima visita neuropsichiatrica.
Richiesta di invio: inviato al servizio di NPIA di Voghera sotto indicazione del pediatra per disturbo del comportamento.
Diagnosi di invio: Disturbo dello Spettro dell’Autismo.
ADOS-2 modulo 1: il punteggio totale risulta 14, composto da affetto sociale e comportamento ristretto e ripetitivo. In particolare, si riporta il punteggio di 11 nell’affetto sociale e punteggio 3 nel comportamento ristretto e ripetitivo: ne consegue un livello moderato di sintomi relativi allo spettro autistico.
È stata effettuata una prima valutazione neuropsicomotoria presso il servizio di NPIA di Voghera a ottobre 2018 con il seguente riscontro: difficoltà di comunicazione e di interazione; instabilità ed agitazione psicomotoria con note provocatorie; immaturità psicomotoria globale. Le caratteristiche funzionali del bambino non consentono la somministrazione di prove strutturate.
È stata effettuata una valutazione logopedica presso il medesimo servizio nel mese di dicembre 2019, avente il seguente esito: soggetto esposto a bilinguismo con severo disturbo del linguaggio, prevalentemente sul versante espressivo che rende poco intellegibile la produzione verbale. Il bambino si esprime con linguaggio stereotipato e andamento prosodico di conversazione. Comprensione orale verbale pressoché nulla, comprende con i simboli conosciuti.
Viene iniziata la presa in carico neuropsicomotoria a maggio 2019: Y.M. ha svolto inizialmente sedute di neuropsicomotricità individuali bisettimanali, e successivamente sia individuali che di gruppo entrambe a cadenza mono settimanale.
Valutazione in T0
Valutazione neuropsicomotoria effettuata a T0 all’età di 67 mesi:
Y.M. si mostra come un bambino sereno e coinvolgente, appare vivace in stanza, esplorando l’ambiente sia visivamente che motoriamente in modo caotico ed impulsivo, passando da uno stimolo attentivo ad un altro nel giro di poco tempo. Il comportamento spontaneo appare piuttosto caotico, si osserva instabilità con rapido passaggio tra le attività e tendenza alla ripetitività. Tuttavia, accetta di buon grado le proposte della terapista.
Si osserva attenzione congiunta, reciprocità e buone capacità imitative durante il gioco, rispetta i turni e li mantiene per tempi adeguati, nonostante i tempi attentivi sul gioco risultino poco sostenuti e debba spesso essere riportato al compito, sia in spazi strutturati che ampi, al fine di portare a termine un’attività.
La separazione ed il momento di ricongiungimento con la figura emotiva di riferimento risultano tranquilli e spontanei, nonostante fatichi talvolta a sottostare ai divieti (es. non si corre, non si urla). Instaura una buona relazione di scambio con la terapista che ricerca attivamente durante il gioco, coinvolgendola e richiamando spesso la sua attenzione sull’attività in via di svolgimento o sui giochi presenti in stanza.
La mimica appare variabile e contestualizzata: si modifica qualora venga rimproverato, momento in cui si osserva un maggior contenimento motorio ed emotivo, il tono si abbassa e il contatto di sguardo aumenta in ricerca dell’approvazione dell’adulto. Gli stimoli presenti in stanza sembrano attirare maggiormente l’attenzione di Y.M. piuttosto che sull’adulto. Si relaziona con serenità anche con l’estraneo (tirocinanti) accettandone l’inserimento nel gioco.
Le modalità comunicative di Y.M. si caratterizzano prevalentemente da linguaggio verbale; questo talvolta manca di morfemi liberi, tuttavia risulta coerente con il contesto e finalizzato alla comunicazione; Y.M. è in grado di utilizzare i supporti in CAA, volti anche a sostenere la comprensione verbale particolarmente deficitaria, nonostante la sua modalità preferenziale di comunicazione sia quella verbale.
Il gioco risulta essere adeguato all’età, così come le condotte esplorative dell’oggetto: si osservano tentativi di strutturazione del gioco simbolico, spesso inficiato dalle difficoltà attentive del bambino.
Per quanto concerne gli aspetti motori, nonostante si osservino buone competenze globali, Y.M. si muove in modo caotico e spesso afinalistico, predilige modalità di spostamento piuttosto che di posizione e fatica a stare seduto e contenuto (si alza dalla sedia/si allontana dal cerchio durante le sedute di gruppo). Si osservano episodi di ipereccitazione in cui emergono tic motori alle sopracciglia/smorfie anche quando occupato a svolgere un compito.
Nelle sedute di gruppo ricerca attivamente la relazione con i pari con finalità comunicative, richiamandoli spesso al gioco ed inserendosi spontaneamente nello scambio relazionale. Le difficoltà di autoregolazione e di contenimento motorio emergono spesso durante le attività in spazi ampi, si distrae cercando e richiedendo altri giochi presenti in stanza coinvolgendo anche i pari. Fatica a comprendere e a rispettare il turno e le regole.
Y.M. conosce i colori e gli associa percettivamente ma talvolta dimostra difficoltà nella comprensione dei concetti di relazione spaziali e temporali; si apprezza una buona ricostruzione dello schema corporeo: dimostra di conoscere un adeguato numero di parti del corpo che risulta essere in grado di indicare sul proprio corpo e quello altrui; tuttavia, la rappresentazione grafica di quest’ultimo risulta essere a tratti immatura e priva di alcune parti fondamentali.
Risultati dei test T0
Visuo-Motor Integration Test (VMI)
VMI: 47° p.
Test visivo: 47° p.
Test motorio: 21° p.
APCM-2 - Abilità Prassiche e della Coordinazione Motoria

(Fig.4, grafico profilo test APCM-2, caso clinico 1)
FE-PS 2-6
|
Nome prova |
Percentile |
Z score |
|
Traccia un cerchio |
< 5° |
- 2,94 |
|
Stroop giorno e notte |
10° (accuratezza) |
- 1,342 |
|
5°-10° (tempo totale controllo) |
- 2,1 |
|
|
25° (tempo stroop) |
- 0,49 |
|
|
Confronta le figure |
75°-90° (tempo totale) |
+ 0,718 |
|
50°-75° (totale errori) |
+ 0,24 |
|
|
Il gioco dei pesciolini |
25°-50° (risposte corrette item incongruenti) |
- 0,39 |
|
< 5° (tempo medio item incongruenti) |
- 21,05 |
|
|
Incarta il pacchetto |
50° (violazioni) |
+ 0,2 |
|
25°-50° (tempo) |
- 0,91 |
|
|
Il dono |
50°-75° |
+ 0,04 |
|
Il gioco del colore e della forma |
50° |
+ 0,07 |
|
Tieni a mente |
25°-50° |
- 0,39 |
|
Il gioco del fiore e della stella |
25°-50° (accuratezza) |
- 0,58 |
|
< 5° (tempo) |
- 10,29 |
(Tabella 1, risultati della prova FE-PS 2-6, caso clinico 1)
Non è stata eseguita la prova L’elefante e l’orso in quanto il soggetto risultava fuori età per la somministrazione.
Traccia un cerchio: nella quale viene richiesta una modulazione della velocità di esecuzione, dapprima senza indicazioni fino alla richiesta di rallentamento; il bambino ha effettuato un aumento della proporzione di velocità piuttosto che un rallentamento alla prova 2.
Stroop giorno e notte: è stata registrata una bassa prestazione (10° percentile) indicativa di una difficoltà ad inibire le informazioni irrilevanti; il tempo lento nella situazione di controllo potrebbe essere conseguenza della difficoltà di comprensione linguistica.
Il gioco dei pescioni e Il gioco del fiore e della stella: svolti nella versione software, il bambino ha fornito impulsivamente le risposte, prestando poca attenzione agli stimoli presenti sullo schermo, determinando un punteggio basso alla voce tempo.
La valutazione iniziale delle funzioni esecutive ha messo in luce alcune aree di fragilità: analizzando i risultati, è possibile dedurre quanto l’aspetto più compromesso che è emerso a T0 sia l’impulsività, la difficoltà nel regolare il proprio comportamento e la disattenzione; infatti, il profilo di Y.M. si caratterizza per una significativa impulsività nel fornire le risposte, probabilmente inficiata dalle difficoltà di elaborazione delle informazioni, in particolare di natura verbale.
Torre di Londra (TOL)
I punteggi grezzi ottenuti alla prova sono stati trasformati in punti T e punteggi percentili scegliendo, tra le tabelle di conversione, quella appropriata all’età del soggetto, la quale viene riportata alla pagina successiva.
Nel grafico del profilo di Y.M. (Figura 5) non è stato possibile inserire il punteggio alla voce Totale violazioni di regole, in quanto il risultato ottenuto dal paziente superava quelli indicati nel grafico.
Analizzando il grafico riportato in Figura 4 si osserva un profilo disomogeneo, con delle cadute in Totale punteggio corretto e risultati relativamente bassi nei Tempi. Infatti, si identificano i seguenti percentili:
- Totale punteggio corretto: < 5° percentile;
- Totale mosse: > 95° percentile;
- Totale violazioni di regole: < 5° percentile;
- Totale tempo di decisione: 10° percentile;
- Totale tempo di esecuzione: < 5° percentile;
- Tempo totale: 40°-45° percentile.
È stato osservato come le difficoltà di comprensione verbale del paziente abbiano influito in modo significativo sull’esito della prova, in quanto le regole del gioco non sono state interamente comprese da Y.M.: spesso il bambino afferrava due palline contemporaneamente o le poneva entrambe sul bastoncino più piccolo, senza in seguito correggersi. Le numerose violazioni, spiegate dalle difficoltà di comprensione, hanno dunque inficiato sul punteggio totale ottenuto alla prova. Inoltre, l’impulsività osservata nel bambino nel fornire le risposte spiega i bassi percentili per quanto concerne i risultati dei tempi.

Questionari T0
SNAP IV

(Fig.6, grafico scoring del questionario SNAP IV in T0, caso clinico 1)
I punteggi ottenuti dalla compilazione del questionario SNAP IV (Figura 6) sono stati analizzati attraverso lo scoring delle risposte date dal caregiver rispetto al comportamento osservato a casa. Nel grafico viene indicato in rosso il punteggio oltre il quale l’aspetto indagato è considerato a rischio e particolarmente elevato: in particolare i punteggi sono 1,78 per il Deficit attentivo, 1,44 per Iperattività e 1,67 per il Disturbo oppositivo provocatorio.
Analizzando il grafico ottenuto dall’analisi delle risposte al questionario compilato dalla madre emerge come in tutte le aree di indagine Y.M. abbia riscontrato punteggi elevati che superano quello limite, in particolare nel campo dell’Iperattività. La mamma riporta come il bambino abbia evidenti difficoltà nel mantenere un’attenzione sostenuta adeguata durante le attività quotidiane, il gioco risulta caotico ed il comportamento assunto frenetico e agitato; la mamma riferisce, inoltre, una significativa disregolazione emotiva ed irritabilità, soprattutto nei confronti delle figure emotive di riferimento.
Conners’ Parent Rating Scale

(Fig.7, grafico scoring del questionario Conners’ Parent Rating Scale in T0, caso clinico 1)
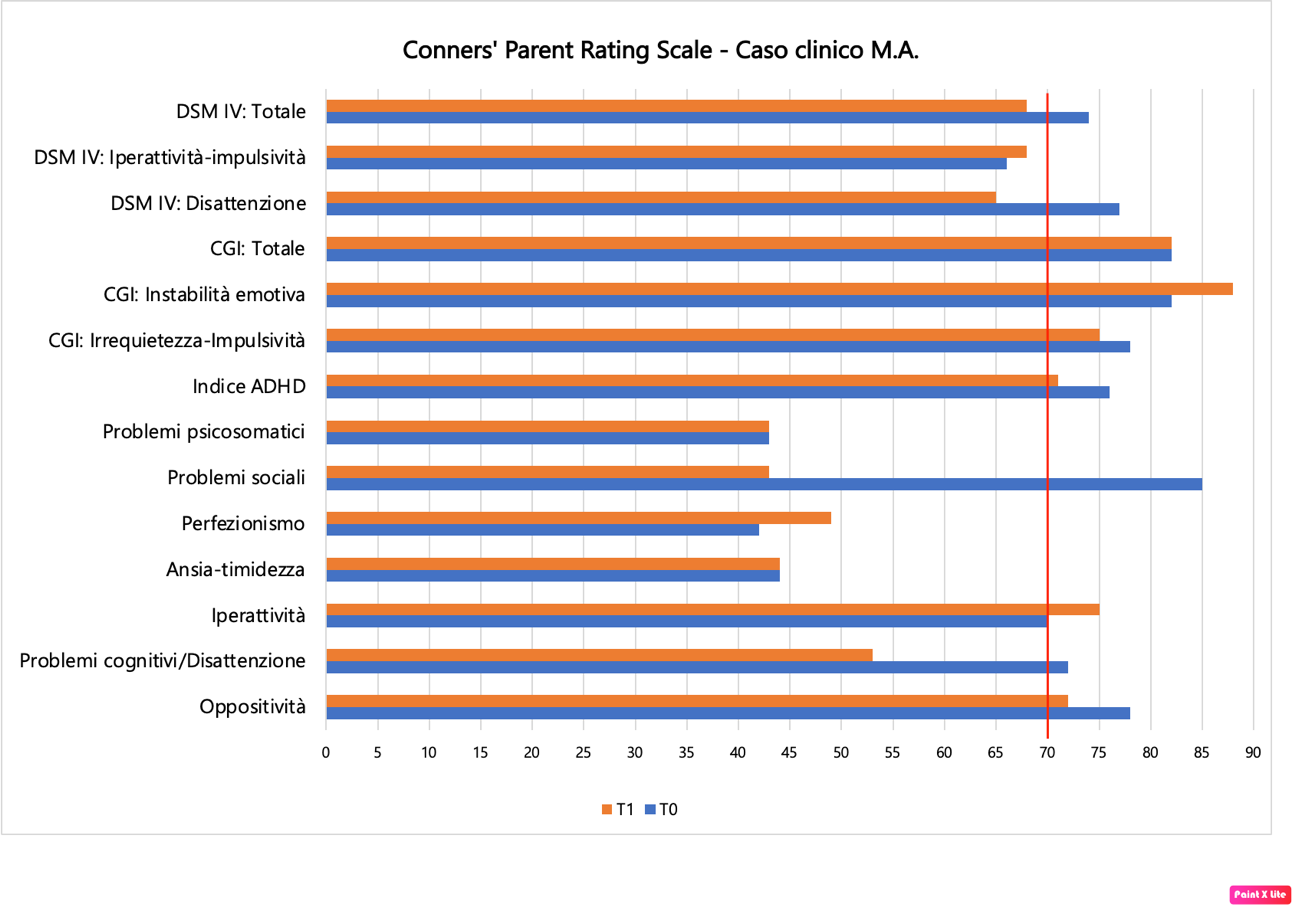
Per quanto concerne l’analisi e lo scoring del questionario Conners’ Parent Rating Scale (Figura 7), sono stati ottenuti i punteggi grezzi per ciascun item e successivamente convertiti in T scores (Punti T). Nell’analisi dei risultati vengono considerati punteggi non significativi se ≤ 55, borderline se compreso tra 56 e 65, significativo se compreso tra 66 e 69, molto significativo se ≥ 70.
Osservando il grafico, emergono i seguenti risultati:
- Punteggio non significativo: Problemi psicosomatici, Perfezionismo e Ansia- Timidezza;
- Punteggio significativo: Oppositività;
- Punteggio molto significativo: DSM IV: Totale, DSM IV: Iperattività-impulsività, DSM IV: Disattenzione, CGI: Totale, CGI: Instabilità emotiva, CGI: Irrequietezza-Impulsività, Indice ADHD, Problemi sociali, Iperattività, Problemi cognitivi/Disattenzione.
Dall’analisi del profilo emergono quindi delle difficoltà comportamentali legate all’iperattività, all’impulsività e disattenzione, con rischio di sviluppo di diagnosi di ADHD; inoltre, si segnalano problematiche cognitive e sociali.
Valutazione T1
Valutazione neuropsicomotoria effettuata a T1 all’età di 73 mesi:
All’osservazione neuropsicomotoria Y.M. appare caotico nell’approccio all’ambiente e ai giochi: appena varcata la soglia della struttura si dirige correndo verso la stanza di terapia non curante dei rimproveri del caregiver. Nei momenti di attesa, in particolare in sala d’aspetto, Y.M. fatica a adeguare il proprio comportamento, esce ed entra dalla sala e sfugge dal genitore nel tentativo di essere contenuto. All’incontro con l’adulto (terapista e tirocinanti) il bambino appare solare e propositivo, verbalizza il desiderio di giocare ed il distacco dalla figura emotiva di riferimento (mamma) avviene senza che il bambino si rivolga al genitore, corre per il corridoio alla ricerca dei giochi. Tuttavia, alla richiesta della terapista di non correre e di contenersi, il bambino rallenta e si adegua a quanto chiesto.
All’ingresso in stanza e lungo il corridoio Y.M. esprime più volte la stessa volontà di giocare ai medesimi giochi (puzzle), ricerca le macchinine o i lego. Nelle attività svolte a tavolino emergono le difficoltà del bambino nello stare seduto: infatti, più volte ha il bisogno di alzarsi o muoversi sulla sedia agitando i piedi o dondolandosi; tuttavia, Y.M. accetta di buon grado le proposte di gioco, anche strutturate, incuriosito. La mimica risulta per lo più poco modulata, il bambino sorride spesso ai giochi o all’adulto anche in seguito a rimproveri.
Il gioco simbolico appare ripetitivo e povero negli schemi, necessita della figura dell’adulto per strutturare le azioni. Avendo a disposizione una scatola contenente delle macchinine, il bambino tenta di rovesciare l’intero contenuto in ricerca della stimolazione uditiva; ordina sul tappeto le macchine per colore, ed il solo schema simbolico osservato è quello dell’incidente.
Durante la seduta, Y.M. ricerca spesso la figura dell’adulto per coinvolgerlo nell’attività e condividere i giocattoli. Spesso ripropone giochi presentati nelle sedute precedenti dimostrandosi coinvolgibile e propositivo.
Talvolta, durante il gioco Y.M. sembra non ascoltare ciò che gli viene detto: in seguito ad una richiesta o ad un rimprovero, il bambino non interrompe ciò che sta facendo e inizialmente non rivolge lo sguardo verso l’interlocutore, continuando nell’attività avviata; al fine di interrompere comportamenti inappropriati, Y.M. necessita di diversi richiami.
Risultati dei test T1
Torre di Londra (TOL)
Tracciando il profilo della seconda valutazione (Figura 8) non è stato nuovamente possibile inserire il punteggio di Totale violazioni di regola perché più elevato dei valori proposti dal grafico. Per quanto concerne gli altri punteggi, se ne riportano i percentili:
- Totale punteggio corretto: 10° percentile;
- Totale mosse: > 95° percentile;
- Totale violazioni di regole: < 5° percentile;
- Totale tempo di decisione: 45°-50° percentile;
- Totale tempo di esecuzione: < 5° percentile;
- Totale tempo: < 5° percentile.
Concludendo, il punteggio totale corretto risulta inferiore alla media in quanto inficiato dall’alto numero di violazioni commesse e dai ripetuti tentativi. Inoltre, anche i punteggi riguardanti i tempi impiegati per risolvere la prova risultano significativamente bassi a causa dell’impulsività nelle risposte fornite.

Questionari T1
SNAP IV

(Fig.9, grafico scoring del questionario SNAP IV in T1, caso clinico 1)
Analizzando le risposte date dal caregiver (mamma) al questionario di rivalutazione somministrato in T1 (Figura 9) si osserva che il caso presenti dei punteggi critici nelle aree di Iperattività e Deficit attentivo, seppur quest’ultimo di poco superiore al valore considerato limite. Risulta, invece, nella norma il campo di indagine Disturbo oppositivo- provocatorio.
Conners’ Parent Rating Scale
Per quanto concerne l’analisi e lo scoring del questionario Conners’ Parent Rating Scale (Figura 10), nell’analisi dei risultati vengono considerati punteggi non significativi se ≤
55, borderline se compreso tra 56 e 65, significativo se compreso tra 66 e 69, molto significativo se ≥ 70.
Osservando il grafico, si identificano i seguenti risultati:
- Punteggio non significativo: Ansia-Timidezza;
- Punteggio borderline: CGI: Instabilità emotiva, Problemi psicosomatici, Perfezionismo, Problemi cognitivi/Disattenzione;
- Punteggio significativo: Oppositività;
- Punteggio molto significativo: DSM IV: Totale, DSM IV: Iperattività-impulsività, DSM IV: Disattenzione, CGI: Totale, CGI: Irrequietezza-Impulsività, Indice ADHD, Problemi sociali, Iperattività.
Analizzando il profilo delineato sulla base delle risposte fornite dal caregiver al questionario, risultano quindi delle difficoltà comportamentali legate all’iperattività e all’impulsività, con rischio di sviluppo di diagnosi di ADHD; inoltre, si segnalano problematiche cognitive e sociali.

(Fig.10, grafico scoring del questionario Conners’ Parent Rating Scale in T1, caso clinico 1)
Caso clinico 2: M. A.
Descrizione caso e anamnesi
Età: 6 anni e 10 mesi (T0)
Anamnesi: gravidanza fisiologica, parto con TC a termine; periodo pre/peri natale riferito nella norma dai genitori alla prima visita neuropsichiatrica.
Richiesta di invio: inviato al servizio di NPIA di Voghera nel 2018 sotto indicazione della scuola per una visita neuropsichiatrica ed eventuale inserimento di insegnante di sostegno.
Diagnosi di invio: prematurità (30 sett. 6 gg.), ritardo psicomotorio e ritardo di linguaggio. È stata effettuata una prima valutazione neuropsicomotoria a gennaio 2019 con il seguente riscontro: M.A. si mostra disponibile alla relazione con l’altro, difficilmente aderisce alle richieste dell’adulto mostrandosi oppositivo e provocatorio; non rispetta le regole e i turni nel gioco e l’attività spontanea risulta particolarmente caotica e frenetica: esplora l’ambiente rapidamente passando da uno stimolo all’altro senza sviluppare un gioco strutturato. Non è stato possibile somministrare prove e attività strutturate per scarsa collaborazione.
Viene iniziata la presa in carico neuropsicomotoria a settembre 2019, caratterizzata da sedute di neuropsicomotricità individuali a cadenza settimanale, e successivamente a partire da settembre 2021 anche sedute di gruppo settimanali.
Valutazione T0
Valutazione neuropsicomotoria effettuata a T0 all’età di 80 mesi:
Dalla valutazione effettuata durante le sedute neuropsicomotorie M.A. appare non sempre disponibile alla relazione con l’adulto e con i pari: si mostra capace di mantenere un’interazione con l’altro, nonostante ricerchi e richiami spesso la sua attenzione per esprimere richieste, accompagnando contatto di sguardo e pointing.
È attento e curioso dell’ambiente circostante e del comportamento dell’altro; tuttavia, spesso assume un comportamento oppositivo in seguito a richieste da parte dell’adulto: non aderisce al compito verbalizzando la disapprovazione e lo scarso interesse per l’attività proposta, si allontana ed attua condotte provocatorie prendendo oggetti non richiesti, distogliendo lo sguardo e voltandosi o facendo richiesta esplicita di altri oggetti. Risulta quindi difficile catturare l’interesse di M.A. sia in situazioni strutturate che in ambienti più ampi di gioco, anche a causa della ridotta attenzione sostenuta e congiunta e dalla ridotta tolleranza alla frustrazione; M.A., infatti, evita il compito qualora si presenti una “sconfitta” o in giochi di regole e di rispetto del turno.
Durante le sedute neuropsicomotorie di gruppo M.A. appare poco incline alla relazione con i pari, fatica a rispettare i turni e non ricerca attivamente l’altro se non sollecitato. Spesso si rifiuta di partecipare ai giochi seppur richiamato sia dalla terapista che dai pari; ritorna all’attività qualora si presenti una gratificazione al completamento del gioco.
Per quanto concerne gli aspetti comunicativi, la produzione e la comprensione linguistica appaiono scarse; il vocabolario risulta povero ed il linguaggio espressivo è caratterizzato dall’uso di parole isolate e brevi frasi contestuali, ma spesso prive di morfemi liberi. Spesso la modalità comunicativa privilegiata da M.A. è quella non verbale, attraverso gesti deittici e performativi.
Dal punto di vista motorio, M.A. possiede delle buone capacità globali con l’acquisizione delle principali tappe di sviluppo; si apprezza, tuttavia, ipercinesia e immaturità generalizzate, sia fine-distale che manipolatorio-prassica.
M.A. non conosce i colori e fatica nell’associazione percettiva così come anche nel conteggio numerico.
Per quanto osservato, il bambino non esegue azioni simboliche durante il gioco e predilige attività semplici sensoriali come suonare gli strumenti.
Risultati dei test T0
A causa della ridotta disponibilità del paziente nel conseguire prove strutturate e del comportamento provocatorio osservato durante la valutazione, non è stato possibile valutare M.A. con ulteriori prove quali APCM, VMI e FE-PS 2-6. Il bambino ha manifestato delle condotte oppositive rifiutandosi di aderire al compito, pertanto, risultando nullo il punteggio dei test, viene considerata la valutazione neuropsicomotorio come solo strumento di valutazione iniziale in T0.
FE-PS 2-6
|
Nome prova |
Percentile |
Z score |
|
Traccia un cerchio |
n.v. |
- |
|
Stroop giorno e notte |
n.v. |
- |
|
Confronta le figure |
n.v. |
- |
|
Il gioco dei pesciolini |
n.v. |
- |
|
Incarta il pacchetto |
n.v. |
- |
|
Il dono |
n.v. |
- |
|
Il gioco del colore e della forma |
n.v. |
- |
|
Tieni a mente |
n.v. |
- |
|
Il gioco del fiore e della stella |
n.v. |
- |
(Tabella 2, risultati della prova FE-PS 2-6, caso clinico 2)
Torre di Londra (TOL)
Per le ragioni precedentemente descritte, è stato possibile somministrare la Torre di Londra solo in parte, precisamente solo i primi tre items della prova a cui non è stato assegnato alcun punto, in quanto la prova non è stata superata. Di seguito viene riportato il grafico del profilo per quanto concerne gli items svolti (Figura 11). I punteggi non riportati sul grafico sono risultati troppo bassi affinché comparissero.

Questionari T0
SNAP IV

(Fig.12, grafico scoring del questionario SNAP IV in T0, caso clinico 2)
I punteggi ottenuti dalla compilazione del questionario SNAP IV (Figura 12) sono stati analizzati attraverso lo scoring delle risposte date dal caregiver rispetto al comportamento osservato a casa.
Analizzando il grafico ottenuto dall’analisi delle risposte al questionario, compilato dalla madre, si osserva che M.A. ha riscontrato punteggi elevati in tutti campi di indagine, superando di un valore significativo il punteggio considerato come limite (1,78 per il Deficit attentivo, 1,44 per Iperattività, 1,67 per il Disturbo oppositivo provocatorio).
La mamma riferisce che il bambino presenta significative condotte oppositive e provocatorie, in particolar modo nei confronti delle principali figure emotive di riferimento e dei fratelli più piccoli; spesso li provoca intenzionalmente e raramente aderisce a quanto chiesto. In ambiente domestico nel bambino si osservano difficoltà nel mantenere un’attenzione sostenuta adeguata durante le attività quotidiane e nel gioco, il quale risulta solitario, caotico e poco condiviso con i fratelli. M.A. assume un comportamento agitato, viene riferito “sempre in movimento”, e di difficile contenimento.
Conners’ Parent Rating Scale

(Fig.13, grafico scoring del questionario Conners’ Parent Rating Scale in T0, caso clinico 2)
Il profilo emerso dall’analisi dei punteggi ottenuti dallo scoring del questionario Conners’ Parent Rating Scale (Figura 13) risulta in linea con quanto delineato nel precedente questionario e con quanto osservato alla valutazione neuropsicomotoria iniziale. Osservando il grafico, si identificano i seguenti risultati:
- Punteggio non significativo: Problemi psicosomatici, Perfezionismo, Ansia- timidezza;
- Punteggio significativo: DSM IV: Iperattività-impulsività;
- Punteggio molto significativo: DSM IV: Totale, DSM IV: Disattenzione, CGI: Totale, CGI: Instabilità emotiva, CGI: Irrequietezza-Impulsività, Indice ADHD, Problemi sociali, Iperattività, Oppositività.
M.A. presenta, dunque, difficoltà nella regolazione emotiva e del comportamento, caratterizzato da irrequietezza motoria, impulsività e iperattività; si osservano, inoltre, difficoltà nell’attenzione, condotte oppositive e provocatorie che inficiano in modo significativo sulle dinamiche sociali del bambino e della famiglia. Risultano, invece, nella norma i valori che concernono problematiche legate alla salute e all’intenzionalità relazionale.
Valutazione T1
Valutazione neuropsicomotoria effettuata a T1 all’età di 86 mesi:
Alla seduta di rivalutazione M.A. si mostra inizialmente sereno e propositivo, prende per mano la terapista e viene condotto in stanza. Il bambino si dirige inizialmente verso una scatola di macchinine rimasta scoperta ed inizia ad esplorarle: alla consegna dell’adulto di sedersi a tavolino e di lasciare le macchine, il bambino comprende ed esegue quanto chiesto.
Nel corso della seduta il comportamento di M.A. ha subito modifiche significative in relazione alle richieste dell’ambiente: è apparso inizialmente curioso ed interessato all’attività proposta, rispettando le consegne e le regole del gioco; durante lo svolgimento dell’attività, al crescere della difficoltà delle richieste, M.A. rifiuta più volte l’adesione al compito dichiarandolo “troppo difficile” e superiore alle sue abilità. Infatti, dopo i primi iniziali tentativi di risoluzione di un problema, M.A. si allontana e rifiuta ulteriori approcci. Il comportamento si modifica con la sollecitazione dell’adulto: richiamato più volte al compito e sostenuto emotivamente il bambino si riavvicina e si dimostra più paziente nel cercare di portare a termine l’attività proposta, riuscendo a completarla numerose volte, nonostante necessitasse talvolta di un suggerimento da parte dell’adulto. M.A. appare particolarmente attratto e distratto dai rumori esterni alla stanza (telefono che squilla, passi o porte che si chiudono), richiamando su di essi anche l’attenzione della terapista con lo scopo di distogliere l’interesse dal gioco. Un ulteriore tentativo di sviamento dal compito sono le numerose domande poste durante la terapia: spesso indica oggetti presenti in stanza chiedendo “che cos’è?”, “perché?”.
La relazione con l’adulto appare maggiormente condivisa e sostenuta dallo sguardo rispetto alla valutazione effettuata in T0. M.A. si volta spesso verso l’altro e appare discretamente attento alle parole che gli vengono rivolte. In diversi momenti della seduta sono stati osservate delle richieste di consolazione in seguito a difficoltà riscontrate nell’esecuzione del compito: M.A. ricerca l’adulto per un abbraccio o un contatto fisico, sostenendo lo sguardo.
Risultati dei test T1
Torre di Londra (TOL)
Alla seduta di rivalutazione in T1 le condotte provocatorie si sono ridotte in modo significativo rispetto alla prima seduta di valutazione, e per questo motivo è stato possibile somministrare l’intera prova al bambino. Dal profilo emerso con l’analisi dei punteggi (Figura 14) è evidente un profilo disomogeneo:
- Totale punteggio corretto: 25° percentile;
- Totale mosse: > 95° percentile;
- Totale violazioni di regole: > 95° percentile;
- Totale tempo di decisione: 5°-10° percentile;
- Totale tempo di esecuzione: 10° percentile;
- Totale tempo: 5°-10° percentile.

{Fig. 14, profilo dei punteggi ottenuti in T1 al test Torre di Londra, caso clinico 2)
Questionari T1
SNAP IV

(Fig.15, grafico scoring del questionario SNAP IV in T1, caso clinico 2)
Osservando il seguente grafico rispetto alle risposte date dal caregiver (mamma) al questionario di rivalutazione somministrato in T1 (Figura 15), emergono dei punteggi critici nelle aree di Iperattività e Disturbo oppositivo-provocatorio. Risulta, invece, nella norma il campo di indagine Deficit attentivo.
Conners’ Parent Rating Scale
Dall’analisi dei risultati ottenuti grazie allo scoring del questionario somministrato in T1 alla mamma (Figura 16), si identificano i seguenti punteggi:
- Punteggio non significativo: Problemi psicosomatici, Problemi sociali, Perfezionismo, Ansia-Timidezza, Problemi cognitivi-disattenzione;
- Punteggio borderline: DSM IV: Disattenzione;
- Punteggio significativo: DSM IV: Totale, DSM IV: Iperattività-impulsività;
- Punteggio molto significativo: CGI: Totale, CGI: Instabilità emotiva, CGI: Irrequietezza-impulsività, Indice ADHD, Iperattività, Oppositività.
Risultano quindi delle difficoltà legate al comportamento, caratterizzato da iperattività ed impulsività, irrequietezza motoria e condotte oppositive, in particolare nei confronti delle figure emotive di riferimento.

(Fig.16, grafico scoring del questionario Conners’ Parent Rating Scale in T1, caso clinico 2)
Caso clinico 3: L. S.
Descrizione caso e anamnesi Età: 6 anni e 2 mesi (T0)
Anamnesi: nato da gravidanza a rischio dopo il quinto mese a causa di un deficit di accrescimento intrauterino; il parto è avvenuto alla trentaduesima settimana con peso alla nascita di 1700 gr.
Famigliarità: durante l’adolescenza la mamma ha riportato episodi di grave depressione e tentato suicidio; allo zio materno è stato diagnosticato in età evolutiva un grave ritardo psicomotorio con ipoacusia.
Richiesta di invio: pediatra ed insegnanti della scuola materna.
Diagnosi di invio: ritardo di linguaggio ed immaturità globale.
Alla prima visita neuropsichiatrica presso il servizio di NPIA di Voghera, lo sviluppo motorio viene riferito nei limiti di norma, con un iniziale ritardo di linguaggio.
È stata effettuata una valutazione neuropsicomotoria a maggio 2019, all’età di 3 anni e 10 mesi, con seguente esito: scarsa collaborazione e impossibilità di proporre test strutturati, si osservano condotte di evitamento di fronte a richieste dirette; timido nei confronti della terapista, cerca occasionalmente l’adulto per conferma o aiuto. Instaura un’adeguata attenzione congiunta ed organizza attività ludica di tipo simbolico semplice, nonostante il gioco risulti ripetitivo.
Linguaggio verbale assente, presente pointing richiesitivo e proto-dichiarativo e dimostra difficoltà di comprensione.
Buona motricità globale; immaturità nelle abilità prassiche con occasionali sincinesie toniche dal lato non dominante (destra).
È stata effettuata una valutazione logopedica a maggio 2019, all’età di 3 anni e 10 mesi, con seguente esito: il bambino appare silenzioso, comincia a vocalizzare solo nell’ultima parte dell’ultima seduta in cui emerge un proto-linguaggio con caratteristiche prosodiche di conversazione, ma privo di parole riconducibili ad un significato specifico.
Non vengono comprese consegne semplici e contestuali; con supporti gestuali o visivi il bambino comprende e collabora maggiormente. Non reagisce alla caduta di oggetti di vario tipo.
Il bambino mostra di avere importanti difficoltà linguistiche di comprensione e di produzione su ogni livello, ma risulta adeguato nella relazione. Il sì ed il no non sono attendibili a causa della scarsa comprensione delle domande poste.
Viene iniziata la presa in carico neuropsicomotoria a gennaio 2021. L.S. svolge sedute di neuropsicomotricità individuali e di gruppo entrambe a cadenza mono settimanale.
Valutazione T0
Valutazione neuropsicomotoria effettuata a T0 all’età di 74 mesi:
Per quanto osservato durante le sedute neuropsicomotorie, L.S. appare inizialmente diffidente verso l’estraneo, esplora rapidamente la stanza preferendo l’angolo morbido, al quale ritorna spesso durante le attività quando il compito richiesto risulta a lui particolarmente difficile o di complessa comprensione. Il contatto di sguardo è spesso osservabile ma non sempre sostenuto durante il gioco; nonostante ciò, L.S. ricerca l’attenzione dell’adulto condividendo l’interesse per gli oggetti; si osserva, inoltre, pointing richiestivo e dichiarativo e richieste di aiuto.
L’attenzione di L.S. appare fluttuante, in particolare durante attività strutturate che richiedono contenimento motorio; durante le sedute, infatti, sono state osservate frequenti condotte di evitamento a compiti o richieste dirette, che L.S. abbandona dopo un tempo limitato e, occasionalmente, anche comportamenti oppositivi. La partecipazione e l’interesse di L.S. crescono in modo considerevole durante giochi di movimento e che implichino, in particolare, l’uso della palla, il cui schema di gioco privilegiato risulta essere il calcio. Durante queste attività si apprezza una maggiore attenzione congiunta, reciprocità e buone capacità di imitazione, rispetto del turno e adattamento alle richieste della terapista.
Il gioco è caratterizzato da semplici azioni simboliche che risultano ripetitive e povere nella loro modulazione; è difficilmente coinvolgibile in giochi strutturati particolarmente complessi e nella lettura condivisa degli inbook a causa della scarsa attenzione e delle difficoltà di comprensione.
Le modalità comunicative di L.S. sono caratterizzate da una scarsa produzione verbale, spesso non intellegibile; nonostante il bambino sia in grado di denominare semplici oggetti (es. scarpe, maglietta, auto), il suo vocabolario risulta essere ristretto a poche parole appartenenti prevalentemente alle categorie degli animali e dei mezzi di trasporto. L.S. in grado di eseguire compiti di categorizzazione e di classificazione; non conosce i nomi dei colori nonostante l’associazione percettiva risulti corretta.
Per quanto concerne gli aspetti motori, si apprezzano buone competenze globali in quanto il bambino dimostra di aver acquisito le principali tappe motorie: deambula in modo autonomo con pendolarismo agli arti superiori, corre e salta; i passaggi posturali sono sempre eseguiti in autonomia e con sicurezza. Tuttavia, se non supportato dall’adulto, la motricità spontanea di L.S. tende a diventare instabile e di difficile contenimento. Durante le sedute neuropsicomotorie di gruppo, iniziate a settembre 2021, L.S. appare disponibile alla relazione con i pari, imita e ricerca attivamente l’altro. All’interno del gruppo è più coinvolto, partecipa maggiormente e con più interesse alle attività proposte in stanza. Tuttavia, anche in questo contesto, (in particolare durante le attività che vengono svolte a tavolino), si osservano frequenti perdite dell’attenzione e dell’interesse al gioco: L.S. si allontana dal gruppo, si nasconde sotto al tavolo, imita sequenze motorie legate al gioco del calcio, necessita di richiami da parte della terapista, e in situazioni non strutturate necessita di un rimando all’attività affinché questa venga portata a termine. Se sostenuto dalla terapista, a tavolino L.S. appare maggiormente contenuto e l’attenzione congiunta con i pari e le terapiste è maggiormente sostenuta. Il bambino dimostra, inoltre, di saper rispettate i turni e di tollerare discretamente la frustrazione legata alla non-vittoria in situazioni di gioco.
Risultati dei test T0
Visuo-Motor Integration Test (VMI)
VMI: 13° p.
Test visivo: 8° p.
Test motorio: 5° p.
APCM-2 - Abilità Prassiche e della Coordinazione Motoria

(Fig.17, grafico profilo test APCM-2, caso clinico 3)
FE-PS 2-6
|
Nome prova |
Percentile |
Z score |
|
Traccia un cerchio |
< 5° |
- 1,86 |
|
Confronta le figure |
25°-50° (tempo) |
- 0.72 |
|
50° (totale errori) |
- 0,05 |
|
|
Il gioco dei pesciolini |
10° (risposte corrette item incongruenti) |
- 1,71 |
|
< 5° (tempo medio item incongruenti) |
- 4,44 |
|
|
Il dono |
50°-70° |
+ 0,17 |
|
Il gioco del colore e della forma |
10-50° |
- 0,17 |
|
Tieni a mente |
10-25° |
- 0,96 |
|
Il gioco del fiore e della stella |
10° (accuratezza) |
- 1,62 |
|
10°-25° (tempo) |
- 1,2 |
(Tabella 3, risultati della prova FE-PS 2-6, caso clinico 3)
Non sono state eseguite le prova L’elefante e l’orso e Stroop giorno e notte in quanto il soggetto risultava fuori età per la somministrazione (la prova è rivolta a soggetti di età compresa tra i 3 ed i 5 anni).
Traccia un cerchio: il bambino è stato impulsivo nel tracciare il cerchio, non effettuando il rallentamento nella prova 2.
Il gioco dei pesciolini e Il gioco del fiore e della stella: svolti nella versione software, il bambino ha fornito impulsivamente le risposte, prestando poca attenzione agli stimoli presenti sullo schermo, determinando un punteggio basso alla voce tempo e nei punteggi di accuratezza.
Tieni a mente: è stata riscontrata una significativa difficoltà nello svolgimento di questa prova a causa della scarsa comprensione verbale della consegna; inoltre, il suo vocabolario risulta essere ristretto a poche parole, e presenta difficoltà nell’accesso al semantico: fatica, dunque, a denominare gli oggetti presentati durante la prova.
La valutazione iniziale delle funzioni esecutive ha messo in luce alcune aree di fragilità: analizzando i risultati, è possibile dedurre quanto l’aspetto più compromesso che è emerso a T0 sia l’impulsività, la disattenzione le difficoltà nella comprensione della consegna.
Torre di Londra (TOL)
 (Fig. 18, profilo dei punteggi ottenuti in To al test Torre di Londra, caso clinico 3)
(Fig. 18, profilo dei punteggi ottenuti in To al test Torre di Londra, caso clinico 3)
Il profilo ottenuto dalla conversione dei punteggi ottenuti alla prova in T scores (Figura
18) risulta disomogeneo. Si identificano i seguenti percentili:
- Totale punteggio corretto: 5°-10° percentile;
- Totale mosse: > 95° percentile;
- Totale tempo di decisione: 45° percentile;
- Totale tempo di esecuzione: 50° percentile;
- Tempo totale: 50° percentile.
Le difficoltà di comprensione verbale del paziente hanno influito sull’esito della prova, in quanto le regole del gioco non sono state interamente comprese ed il bambino ha effettuato numerose violazioni: queste non sono state inserite nel grafico di profilo in quanto il punteggio ottenuto superava quelli riportati. Le numerose violazioni, spiegate dalle difficoltà di comprensione, hanno dunque inficiato sul punteggio totale ottenuto alla prova.
Questionari T0
SNAP IV

(Fig.19, grafico scoring del questionario SNAP IV in T0, caso clinico 3)
Dalla prima analisi del questionario SNAP IV (Figura 19) fornito alla mamma rispetto al comportamento di L.S. a casa, osserviamo come le problematiche riportate dal genitore siano diffuse alle tre aree di indagine del questionario: L.S. in ambiente domestico presenta importanti difficoltà di attenzione e di pianificazione, dal gioco alle attività quotidiane; il comportamento risulta impulsivo e poco disregolato, caratterizzato da iperattività e difficoltà di inibizione; inoltre, la mamma riporta episodi di condotte provocatorie ed oppositive.
Conners’ Parent Rating Scale

(Fig.20, grafico scoring del questionario Conners’ Parent Rating Scale in T0, caso clinico 3)
I risultati ottenuti dall’analisi del questionario CPRS (Figura 20) fa emergere diverse difficoltà comportamentali del bambino: risultano punteggi molto significativi per quanto concerne la disattenzione, l’iperattività e l’irrequietezza motoria e l’oppositività, in linea con quanto osservato alla seduta di valutazione neuropsicomotoria.
- Punteggio non significativo: Problemi psicosomatici, Problemi sociali, Perfezionismo;
- Punteggio borderline: CGI: Instabilità emotiva, Ansia-timidezza;
- Punteggio significativo: Oppositività;
- Punteggio molto significativo: DSM IV: Totale, DSM IV: Iperattività-impulsività, DSM IV: Disattenzione, CGI: Totale, CGI: Totale, CGI: Irrequietezza- impulsività, Indice ADHD, Iperattività, Problemi cognitivi/Disattenzione, Oppositività.
Valutazione T1
Valutazione neuropsicomotoria T1 effettuata all’età di 80 mesi:
Alla seduta di rivalutazione il bambino si mostra sereno ed incuriosito: dapprima si dirige verso i materassi morbidi adagiati alla parete, arrampicandosi sebbene richiamato dalla terapista. Il contatto di sguardo è spesso osservabile, ma non sempre sostenuto; nonostante ciò, L.S. ricerca l’attenzione dell’adulto condividendo l’interesse per gli oggetti e adeguandosi alle richieste.
L’attenzione continua e congiunta di L.S. risulta discretamente sostenuta: durante le attività strutturate svolte a tavolino il bambino appare vigile e attento alle consegne fornite dall’adulto, sebbene le difficoltà di comprensione verbale siano significative e inficino la motivazione del bambino durante le attività. Nonostante ciò, L.S. imita l’adulto e si adegua alle richieste in modo funzionale; di fronte ad una maggiore difficoltà del compito, l’attenzione del bambino si riduce.
Durante il gioco condiviso insieme all’adulto, principalmente a tavolino, L.S. rispetta i turni, egli appare emotivamente partecipe all’attività, modulando la mimica e rispettando le regole imposte dal gioco.
La motricità globale risulta poco organizzata, spesso frenetica e caotica; in setting ampi di gioco talvolta fatica ad inibire il movimento. Spesso corre per la stanza o, in presenza della palla, esegue lanci o goal in solitario facendo finta di giocare a calcio. In presenza dell’adulto, e con il supporto di quest’ultimo, l’organizzazione motoria del bambino risulta maggiormente modulata e finalizzata, il bambino condivide in modo propositivo il gioco rispettando ciò che gli viene chiesto e controllando maggiormente il movimento.
In ambienti di gioco ampi, L.S. spesso fatica a controllare il movimento ed il proprio assetto, passando da uno stimolo all’altro con facilità; a tavolino i tempi attentivi e la qualità del gioco migliorano sia dal punto di vista qualitativo che quantitativo grazie ad un maggior contenimento motorio.
Risultati dei test T1
Torre di Londra (TOL)
Il profilo ottenuto dalla conversione dei punteggi ottenuti alla prova in T scores (Figura 21) risulta disomogeneo, con delle cadute nei tempi di esecuzione della prova. I percentili ottenuti dall’analisi dei punteggi sono i seguenti:
- Totale punteggio corretto: 55° percentile;
- Totale mosse: > 95° percentile;
- Totale violazioni di regole: 90°-95° percentile;
- Totale tempo di decisione: 5° percentile;
- Totale tempo di esecuzione: < 5° percentile;
- Tempo totale: < 5° percentile.
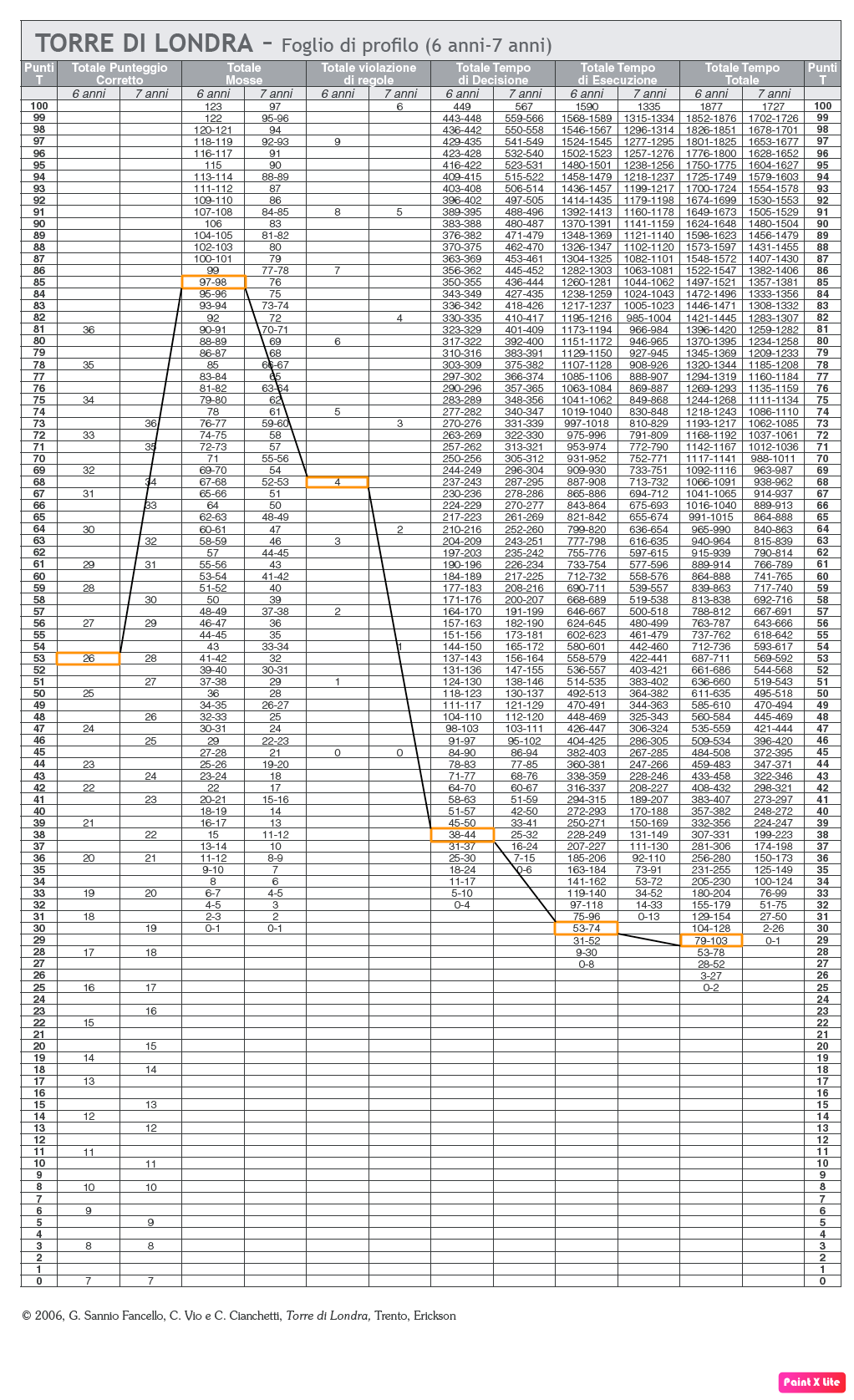
(Fig. 21, profilo dei punteggi ottenuti in T; al test Torre di Londra, caso clinico 3)
Questionari T1
SNAP IV

(Fig.22, grafico scoring del questionario SNAP IV in T1, caso clinico 3
Connors’ Parent Rating Scale

(Fig.23, grafico scoring del questionario Conners’ Parent Rating Scale in T1, caso clinico 3)
Osservando lo scoring dei questionari somministrati alla rivalutazione a T1 è possibile rilevare nuovamente punteggi significativi in diverse aree di indagine, in modo particolare riguardo alla disattenzione e all’iperattività, che ancora caratterizzano il comportamento del bambino in ambiente famigliare.
Dall’analisi del questionario CPRS emergono i seguenti risultati (Figura 23):
- Punteggio non significativo: Problemi psicosomatici, Problemi sociali, Perfezionismo;
- Punteggio borderline: CGI: Instabilità emotiva, Ansia-timidezza;
- Punteggio significativo: Oppositività;
- Punteggio molto significativo: DSM IV: Totale, DSM IV: Disattenzione, CGI: Totale, CGI: Irrequietezza-impulsività, Indice ADHD, Iperattività, Problemi cognitivi/Disattenzione.
Caso clinico 4: B. M.
Descrizione caso e anamnesi
Età: 6 anni e 1 mese (T0)
Anamnesi: nato alla trentottesima settimana di età gestazionale, con peso alla nascita di 3065 gr da una gravidanza normodecorsa. B.M. è esposto sia all’italiano che al rumeno, ed i genitori riportano un inserimento sereno alla scola dell’infanzia senza difficoltà di separazione dalle figure di riferimento.
Richiesta di invio: inviato dalla famiglia per valutazione psicomotoria e logopedica.
Diagnosi di invio: disturbo della comunicazione non altrimenti specificato.
Alla prima visita neuropsichiatrica presso il servizio di NPIA di Voghera, lo sviluppo motorio viene riferito nei limiti di norma, con un iniziale ritardo di linguaggio.
È stata effettuata una valutazione neuropsicomotoria a febbraio 2019, all’età di 3 anni e 6 mesi, con seguente esito: il bambino presenta aggancio di sguardo sfuggente e sorriso appena accennato; esplora l’ambiente maturando interesse per il materiale, nonostante il gioco si presenti ripetitivo e poco modificabile, accompagnato da stereotipie motorie tipo “sfarfallamenti” quando raggiunge uno stato di eccitazione. Si osservano ecolalie e difficoltà di espressione linguistica; esegue alcune consegne decontestualizzate e si osserva instabilità attentiva, difficoltà nel contenimento motorio e note provocatorie. Risulta adeguato all’età sul piano motorio e posturale globale, mentre si osserva impaccio nella motricità fine-distale. La rappresentazione dello schema corporeo è limitata all’esecuzione di un cerchio ed una linea verticale.
Nel complesso la valutazione risulta difficilmente eseguibile a causa delle note provocatorie e l’instabilità attentiva.
È stata effettuata una valutazione logopedica a febbraio 2019 con seguente esito: si osservano difficoltà nella programmazione fonologica con l’assenza dei suoni /ts/ e /dz/, narrazione confusa e difficoltà nella morfosintassi.
Viene iniziata la presa in carico neuropsicomotoria e logopedica a maggio 2019. Presso il servizio di NPIA di Voghera. B.M. svolge sedute di neuropsicomotricità individuali e di gruppo entrambe a cadenza mono settimanale.
Valutazione T0
Valutazione neuropsicomotoria effettuata a T0 all’età di 73 mesi:
Durante le sedute di neurospicomotricità, B.M. si mostra incuriosito, è propositivo alla presenza di figure estranee (tirocinanti) con cui instaura un buono scambio comunicativo. È attivo e partecipe anche nella relazione con la terapista, accogliendo le proposte e le richieste di quest’ultima. L’attenzione continua e congiunta di B.M., dapprima sostenuta e adattata al compito, nel corso della seduta spesso si riduce, in particolare durante attività strutturate a tavolino: con la riduzione del focus attentivo, il bambino si mostra irrequieto, manifestando atteggiamenti provocatori, con sguardo fisso rivolto alla terapista, esasperazione della mimica, del movimento e anche del tono di voce.
L’aspetto sfidante e provocatorio del bambino si apprezza anche durante la terapia di gruppo: si oppone spesso alle regole del gioco e tenta di evaderle, rispettando poco i turni con i pari. Durante le attività a tavolino sposta continuamente oggetti, mentre in piedi, in particolare nei momenti di attesa, salta e gira per la stanza senza un fine preciso. Si osservano, inoltre, movimenti stereotipati degli arti superiori (sfarfallamenti) in situazione di particolare eccitamento o di eccessiva stimolazione.
In gruppo, inoltre, l’attenzione risulta particolarmente discontinua e i tempi di focus sono maggiormente frammentati, per cui ogni elemento presente nel setting diventa un distrattore.
Per quanto concerne gli aspetti comunicativi, la produzione verbale appare, talvolta, poco organizzata, con alterazione della struttura della frase, che risulta essere semplice e sintetica. Il linguaggio espressivo appare spesso poco coerente con il contesto e le richieste. Anche la comprensione verbale risulta essere deficitaria, in particolare a causa della labilità attentiva.
La motricità globale risulta essere poco fluida e discretamente organizzata, come osservato anche nel salto bipodalico (fatica a sollevare completamente i piedi da terra) e monopodalico. Sono frequenti le perdite di equilibrio e B.M. esprime anche difficoltà nel mantenere stabilmente la posizione eretta qualora sia sottoposto a sollecitazioni provenienti dalle diverse direzioni dello spazio.
In ambienti di gioco ambi, B.M. spesso fatica a controllare il movimento ed il proprio assetto, passando da uno stimolo all’altro con facilità; a tavolino i tempi attentivi e la strutturazione del gioco migliorano, sia dal punto di vista qualitativo che quantitativo, grazie ad un maggior contenimento motorio.
Anche la motricità fine di B.M. presenta i sopra descritti aspetti di ridotta fluidità e disorganizzazione, in particolar modo a livello fine-distale (ad esempio in attività come svitare e avvitare, aprire una bottiglietta).
B.M. conosce i concetti di relazione spaziali e temporali, riordina correttamente una serie di tre azioni in successione e narra quanto accade in ciascuna figura. Si apprezzano, tuttavia, maggiori difficoltà in sequenze di azioni che non riguardano la propria quotidianità e che quindi richiedono un ulteriore ragionamento logico e pianificazione per la ricostruzione; inoltre, conosce il nucleo funzionale degli oggetti, e, nonostante realizzi semplici azioni simboliche, mostra una certa disorganizzazione nelle sequenze di gioco, passando spesso da uno schema di azione ad un altro e necessitando, quindi, del supporto dell’adulto.
Risultati dei test T0
Visuo-Motor Integration Test (VMI)
VMI: 62° p.
Test visivo: 89° p.
Test motorio: 78° p.
APCM-2 – Abilità Prassiche e della Coordinazione Motoria

(Fig.24, grafico profilo test APCM-2, caso clinico 4)
FE-PS 2-6
Come osservimao in Tabella 1, non sono state somministrate le prove Stroop giorno e notte e L’elefante e l’orso poiché il paziente si trova fuori età per la somministrazione.
Il gioco dei pesciolini e Il gioco del fiore e della stella: svolti nella versione software, il bambino ha fornito impulsivamente le risposte, prestando poca attenzione agli stimoli presenti sullo schermo, determinando un punteggio basso alla voce tempo e nei punteggi di accuratezza.
Incarta il pacchetto: il bambino ha effettuato numerose violazioni.
|
Nome prova |
Percentile |
Z score |
|
Traccia un cerchio |
25°-50° |
+ 0,92 |
|
Confronta le figure |
75°-90° (tempo) |
+ 0,17 |
|
50° (totale errori) |
- 0,05 |
|
|
Il gioco dei pesciolini |
10° (risposte corrette item incongruenti) |
- 1,71 |
|
< 5° (tempo medio item incongruenti) |
- 4,44 |
|
|
Incarta il pacchetto |
10°-25° (violazioni) |
- 1,33 |
|
5°-10° (tempo) |
- 1,56 |
|
|
Il dono |
50°-75° |
+ 0,26 |
|
Il gioco del colore e della forma |
50° |
+ 0,17 |
|
Tieni a mente |
75°-90° |
+ 1,18 |
|
Il gioco del fiore e della stella |
10° (accuratezza) |
- 1,63 |
|
10°-25° (tempo) |
- 1,15 |
(Tabella 4, risultati della prova FE-PS 2-6, caso clinico 4)
Torre di Londra (TOL)
Analizzando il profilo di B.M. (Figura 25) riscontriamo un tracciato disomogeneo; di seguito vengono riportati i percentili corrispondenti:
- Totale punteggio corretto: 25°-30° percentile;
- Totale mosse: 50° percentile;
- Totale violazioni di regole: > 95° percentile;
- Totale tempo di decisione: 5°-10° percentile;
- Totale tempo di esecuzione: < 5° percentile;
- Tempo totale: < 5° percentile
La pianificazione del gesto e l’analisi del modello dato inizialmente sono stati brevi e poco adeguati alla risoluzione del problema.

(Fig 25, profilo dei punteggi ottenuti in To al test Torre di Londra, caso clinico 4)
Questionari T0
SNAP IV

(Fig.26, grafico scoring del questionario SNAP IV in T0, caso clinico 4)
Conners’ Parent Rating Scale

(Fig.27, grafico scoring del questionario Conners’ Parent Rating Scale in T0, caso clinico 4)
Le difficoltà maggiormente riscontrate in ambiente famigliare e segnalate dalla madre di B.M. attraverso la compilazione dei questionari SNAP IV e CPRS (Figura 26 e 27) riguardano principalmente il contenimento motorio, la disregolazione, e gli atteggiamenti provocatori. In modo particolare, la madre segnala comportamenti oppositivi e di sfida nei confronti degli adulti (specialmente con le figure di riferimento), e parzialmente con i coetanei. La madre spiega come B.M. talvolta abbia difficoltà nel prestare un’attenzione continua ai compiti o alle attività svolte normalmente a casa, ma raramente non porta a termine quanto iniziato; la mamma, inoltre, descrive B.M. come un bambino eccessivamente loquace, sempre in movimento e di difficile contenimento.
Valutazione T1
Valutazione neuropsicomotoria effettuata a T1 all’età di 79 mesi:
All’ingresso in stanza B.M. appare sereno e tranquillo, accetta positivamente la presenza della terapista e appare incuriosito dall’ambiente e dalle proposte di gioco. Il contatto di sguardo è sostenuto anche se per brevi periodi, principalmente se richiamato. Esplora l’ambiente principalmente attraverso il canale visivo.
Durante l’attività il bambino appare tranquillo e si adegua alle richieste della terapista, portando a termine il compito e auto-correggendosi qualora sbagliasse; il suo comportamento è composto e contestualizzato, segue quanto gli viene detto.
Verbalizza il desiderio di attività attendendo il permesso dell’adulto: utilizzando i lego costruisce un treno e dei personaggi ispirandosi ai cartoni animati. Nel gioco coinvolge l’adulto porgendo dei pezzi per condividerli e verbalizza una storia scenario delle proprie costruzioni.
L’attenzione di B.M. si osserva, per la maggior parte della seduta, dapprima sostenuta e adeguata al compito, nonostante si segnali una riduzione di quest’ultima qualora si alzi il livello di difficoltà dell’attività proposta: in questo caso, il bambino distoglie lo sguardo ed esplora visivamente la stanza alla ricerca di un ulteriore stimolo. Tuttavia, appena richiamato, riporta l’attenzione al compito in vista di un nuovo tentativo.
La produzione verbale di B.M. risulta coerente al contesto, così come la comprensione. Talvolta si segnalano alterazioni della struttura frasale.
Risultati test T1
Torre di Londra (TOL)
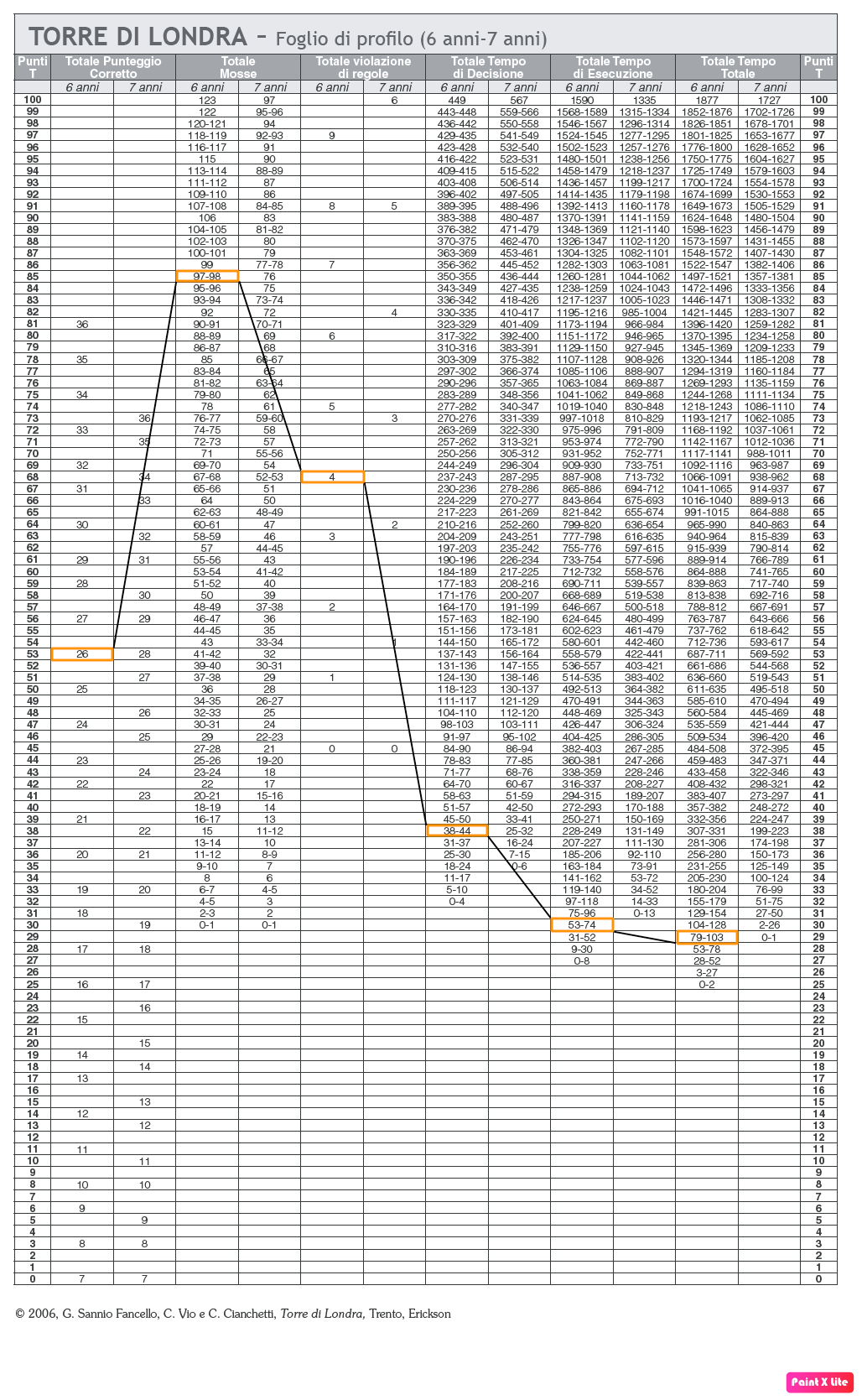
(Fig. 28, profilo dei punteggi ottenuti in T1 al test Torre di Londra, caso clinico 4)
Dall’analisi del profilo ottenuto con la conversione dei punteggi in T scores (Figura 28), sono emersi i seguenti risultati:
- Totale punteggio corretto: 55° percentile;
- Totale mosse: > 95° percentile;
- Totale violazioni di regole: 90°-95° percentile;
- Totale tempo di decisione: 5°-10° percentile;
- Totale tempo di esecuzione: < 5° percentile;
- Tempo totale: < 5° percentile.
B.M. ha svolto correttamente la prova, nonostante la pianificazione iniziale del movimento sia risultata piuttosto frettolosa, come si evince dai bassi percentili ottenuti nei punteggi riguardanti i tempi di esecuzione, decisione e totale.
Questionari T1
SNAP IV

(Fig.29, grafico scoring del questionario SNAP IV in T1, caso clinico 4)
Conners’ Parent Rating Scale

(Fig.30, grafico scoring del questionario Conners’ Parent Rating Scale in T1, caso clinico 4)
Analizzando le risposte ai questionari fornite dalla madre alla rivalutazione del comportamento assunto abitualmente a casa, notiamo come a T1 le difficoltà maggiormente segnalate dal genitore siano nel controllo inibitorio e e nell’irrequietezza motoria; infatti, osservando i risultati ottenuti dal questionario SNAP IV il punteggio che riguarda l’item dell’iperattività risulta ancora critico, osservabile anche all’analisi del questionario CPRS in cui il punteggio di irrequietezza-impulsività ed iperattività risultano significativi e quindi ancora in parte osservabili in ambiente domestico. L’attenzione risulta adeguata, così come non sono state osservate frequentemente condotte di oppositività e provocazione. Osservando il profilo del questionario CPRS, viene riportata dalla madre un’eccessiva ansia e timidezza, soprattutto in presenza di estranei adulti, ed un significativo attaccamento alla figura genitoriale in situazioni nuove.
Discussione
Caso clinico 1: Y.M.
Confrontando le osservazioni neuropsicomotorie, effettuate rispettivamente a T0 e a T1, il comportamento adattivo e l’organizzazione del gioco del bambino continuano ad essere caotici e disorganizzati, difficilmente Y.M. resta seduto sulla sedia senza alzarsi o muoversi, è sempre in movimento e di difficile contenimento. Durante i giochi svolti a tavolino è stata osservata, a T1, una maggiore adesione al compito e un incremento dell’attenzione sostenuta; tuttavia, il bambino risulta essere fortemente attratto dagli stimoli e dai rumori provenienti dall’esterno del setting.
I profili tracciati nelle due valutazioni per quanto concerne la prova Torre di Londra presentano delle differenze: il punteggio corretto totale risulta migliorato alla rivalutazione, seppur inferiore rispetto a quanto atteso per l’età (T0 = punteggio 9 corrispondente a < 5° percentile, T1 = punteggio 20 corrispondente al 10°); osservando i percentili, mentre risultano invariati per quanto riguarda le voci Totale numero di mosse (> 95° percentile), Totale violazioni regole (< 5° percentile) e Totale tempo di esecuzione (< 5° percentile), è possibile osservare come le prestazioni rispetto alla voce Totale tempo di decisione siano significativamente migliorate (T0 = 10° percentile, T1 = 45°-50° percentile): questo dato indica come alla rivalutazione T1 abbia maggiormente pianificato il gesto orientato alla risoluzione del problema inibendo maggiormente una risposta impulsiva.
I questionari Conners’ Parent Rating Scale (CPRS) e SNAP IV sono risultati degli strumenti fondamentali al fine di valutare il comportamento in ambiente domestico del bambino rispetto alla percezione del genitore, e sostenere la trasferibilità dell’intervento fuori dall’ambito clinico, legato alla terapia.
Analizzando il grafico di confronto tra il questionario CPRS (Figura 31) somministrato a T0 e T1 si evince un discreto miglioramento su numerosi aspetti legati al comportamento a casa: si osserva una contenuta riduzione per quanto concerne gli aspetti dell’iperattività e della disattenzione, nonostante i punteggi risultino nuovamente molto significativi; anche gli aspetti dell’impulsività e dell’irrequietezza rimangono delle problematiche frequentemente osservate dai genitori. Osserviamo, invece, come i punteggi di Problemi psicosomatici, Perfezionismo e Ansia-timidezza siano aumentati in modo significativo, inficiando notevolmente anche sugli aspetti sociali. La mamma segnala lamentele riguardo a malesseri o dolori, in particolar modo mal di testa, non associati alla scuola.

(Fig. 31, grafico di confronto del questionario Conners’ Parent Rating Scale tra somministrazioni in T0 e T1, caso clinico 1)
Osservando il confronto tra T0 e T1 rispetto allo scoring del questionario SNAP (Figura 32) si evincono due profili differenti: mentre alla prima valutazione, il punteggio dell’area Disturbo oppositivo-provocatorio risultava oltre il valore limite previsto dall’analisi del questionario, rendendola un’area sensibile del comportamento del bambino, alla rivalutazione effettuata a marzo 2022 il punteggio risulta sensibilmente ridotto, rientrando nella norma rispetto all’atteso.
Per quanto concerne le altre due aree, come evinto sia dall’osservazione neuropsicomotoria che dal questionario CPRS, l’iperattività risulta leggermente ridotta, seppur mantenendo un punteggio significativamente superiore al punteggio limite, e risultando, tuttora, una componente destabilizzante nel comportamento assunto a casa dal bambino; le problematiche attentive si sono anch’esse discretamente ridotte, nonostante il valore ottenuto dallo scoring del questionario in T1 sia nuovamente critico.

(Fig. 32, grafico di confronto del questionario SNAP IV tra somministrazioni in T0 e T1, caso clinico 1)
In ultima analisi, il caso clinico Y.M. ha subito delle modificazioni significative tra T0 e T1 per quanto concerne l’oppositività e le condotte provocatorie, il bambino risulta maggiormente disponibile nell’adattamento alle richieste dell’ambiente; sono stati osservati, inoltre, dei cambiamenti nella regolazione motoria e nell’attenzione sostenuta, nonostante persistano delle condotte di iperattività ed impulsività significative sia in ambiente domestico che all’osservazione in stanza. Nonostante i discreti miglioramenti, l’autoregolazione in Y.M. risulta essere ancora un punto critico del comportamento adattivo.
Caso clinico 2: M.A.
Prendendo in esame le due valutazioni, svolte rispettivamente in T0 e T1, è stato possibile osservare in M. un notevole cambiamento nel comportamento adattivo: rispetto alla prima valutazione, in cui il bambino è apparso poco collaborativo e disinteressato alle proposte dell’adulto, a tratti provocatorio e di difficile coinvolgimento, alla rivalutazione effettuata a marzo 2022 il comportamento di M.A. è stato riscontrato in diverse occasioni maggiormente congruo all’ambiente e regolato rispetto alle richieste. Le condotte provocatorie ed il rifiuto di adesione al compito sono stati riscontrati con meno frequenza durante la seconda seduta valutativa, sebbene questi comportamenti persistano qualora il bambino venga coinvolto in un’attività che richieda una particolare soglia attentiva o competenze cognitive complesse, quali la risoluzione di un compito.
Durante lo svolgimento della Torre di Londra alla seduta neuropsicomotoria T1 M.A. ha prestato maggiore attenzione ai modelli da riprodurre che venivano presentati, la consegna verbale delle regole da rispettare è stata maggiormente compresa così come la propositività. Tuttavia, M.A. ha avuto bisogno di diversi rinforzi a supporto dell’azione durante lo svolgimento della prova: ricercava spesso la conferma dell’adulto e correggeva più volte le proprie azioni. La figura dell’adulto è risultata fondamentale affinché il bambino portasse a termine la prova.
Analizzando il profilo fornito dall’analisi dei risultati della Torre di Londra, si evince come questo sia discretamente lineare per quanto concerne i tempi ed il totale delle risposte date, nonostante il tempo di decisione, il tempo di esecuzione ed il tempo totale si posizionino tra il 5° ed il 10° percentile; una migliore prestazione è stata registrata per quanto concerne il numero di mosse utilizzate e le violazioni, risultate adeguate all’età, posizionandosi sopra il 95° percentile. Da ciò deduciamo come M.A. sia stato particolarmente impulsivo e frettoloso nel fornire le risposte, analizzando frettolosamente il modello e cercando di concludere la prova in modo sbrigativo.
L’analisi congiunta dei questionari CPRS (Figura 33) ha fatto emergere diverse modificazioni nel comportamento del bambino: mentre i valori nelle aree di Problemi psicosomatici, Perfezionismo e Ansia-timidezza sono rimasti sostanzialmente invariati e con punteggi non significativi (≤ 55), i punteggi notevolmente modificati sono stati Problemi sociali, in cui il punteggio si è ridotto sensibilmente rientrando tra i valori non significativi, Problemi cognitivi/Disattenzione, rientrato come punteggio non significativo e DSM IV: Disattenzione, il cui punteggio, seppur restando significativo, si è ridotto notevolmente. Da questo deduciamo come gli aspetti attentivi di M.A. si siano modificati nei mesi intercorsi tra le due valutazioni, seppur il bambino risulti frequentemente distraibile da stimoli esterni.
(Fig. 33, grafico di confronto del questionario Conners’ Parent Rating Scale tra somministrazioni in T0 e T1, caso clinico 2)
Come descritto precedentemente, alla seduta di rivalutazione neuropsicomotoria le condotte oppositive-provocatorie si sono sensibilmente ridotte permettendo la somministrazione delle prove e una maggiore condivisione del gioco; tuttavia, dal grafico constatiamo come questi comportamenti, seppur ridotti, caratterizzino ancora in modo considerevole le condotte osservate a casa dal genitore. Come riportato dalla mamma, M.A. presenta un atteggiamento di sfida in modo particolare verso la figura materna ed i fratelli, mentre essa osserva meno frequentemente questi comportamenti provocatori nei confronti di pari esterni al nucleo famigliare o di altri adulti. È quindi ipotizzabile che il comportamento del bambino, rispetto all’iniziale valutazione, sia maggiormente modificabile e adattabile all’ambiente circostante nel setting strutturato della terapia, mentre emergano le difficoltà in ambiente domestico in cui il bambino si confronta con i fratelli e con il genitore. La madre, infatti, ha osservato nuovamente iperattività nel comportamento motorio del bambino a casa, aspetto invece osservato in maniera ridotta alla rivalutazione neuropsicomotoria effettuata in stanza.

(Fig. 34, grafico di confronto del questionario SNAP IV tra somministrazioni in T0 e T1, caso clinico 2)
Un ulteriore analisi del grafico congiunto dei questionari SNAP (Figura 34) somministrati in T0 e T1 conferma quanto osservato dalla lettura del grafico precedente: gli aspetti dell’iperattività e dell’oppositività si sono discretamente ridotti in ambiente domestico, seppur continuano a caratterizzare il comportamento quotidiano di M.A., mentre una
significativa modificazione è stata osservata nei tempi attentivi del bambino durante lo svolgimento delle attività quotidiane e del gioco.
In conclusione, nel caso clinico M.A. sono state osservate modificazioni del comportamento, sia in ambiente domestico che clinico: in diverse occasioni il bambino ha messo in atto strategie di autoregolazione più efficaci, soprattutto in stanza di terapia, inserito in un setting strutturato e contenitivo. In quest’ultimo ambiente anche le condotte provocatorie si sono ridotte, nonostante il comportamento oppositivo caratterizzi ancora la relazione con il caregiver ed i fratelli a casa.
Caso clinico 3: L.S.
Confrontando le valutazioni neuropsicomotorie effettuate a T0 e T1, è possibile affermare come il seguente caso clinico ha mostrato delle modificazioni, in particolare per quanto riguarda gli aspetti dell’attenzione e della propositività: il bambino appare più sereno ed incuriosito alle proposte dell’adulto rispetto alla valutazione iniziale, in cui spesso evitava il compito esternando condotte oppositive o di rifiuto. Il bambino si modula nella relazione con l’altro mostrando più interesse nella condivisione, ed i tempi attentivi risultano maggiormente sostenuti anche grazie al supporto fornito dall’adulto. L’irrequietezza motoria e le difficoltà di contenimento motorio risultano ancora evidenti durante le sedute neuropsicomotorie, il bambino predilige attività in movimento e spesso fatica ad inibire la risposta motoria.
Confrontando i risultati ottenuti, invece, dallo svolgimento della prova Torre di Londra, riportiamo come il paziente abbia ottenuto un maggior e migliore punteggio complessivo, anche grazie all’adeguato numero di violazioni commesse che avevano, invece, inficiato il punteggio ottenuto alla prima prova di valutazione.
I tempi registrati alla rivalutazione appaiono inferiori, risultati adeguati, invece in prima valutazione. Ciò rivela un’impulsività adottata in seconda seduta nell’analizzare il modello ed organizzare le mosse in modo funzionale alla risoluzione del problema; il paziente è risultato, invece, particolarmente frettoloso nel fornire la risposta e nel cercare di riprodurre la figura data.
Osservando i grafici di confronto dei questionari rivolti ai genitori riguardo al comportamento assunto a casa, è possibile evidenziare un discreto miglioramento rispetto alla maggior parte delle aree di indagine dei questionari: la modificazione più significativa che emerge in entrambi gli strumenti riguarda le condotte oppositive, sensibilmente ridotte in ambiente famigliare. La regolazione del movimento a casa risulta ancora particolarmente difficoltosa, seppur migliorata limitatamente, così come anche gli aspetti attentivi.

(Fig. 35, grafico di confronto del questionario Conners’ Parent Rating Scale tra somministrazioni in T0 e T1, caso clinico 3)
Osservando il grafico di confronto del questionario CPRS (Figura 35) i punteggi relativi alle aree Instabilità emotiva, Problemi psicosomatici, Problemi sociali e Perfezionismo
risultano sostanzialmente invariati, classificandosi come punteggi non significativi (≤ 55); il punteggio che riguarda l’oppositività risulta, invece, significativo, mentre i punteggi di Disattenzione, Irrequietezza-Impulsività, Iperattività e Problemi cognitivi risultano ancora molto significativi, nonostante una discreta diminuzione osservata rispetto al questionario somministrato in T0.

(Fig. 36, grafico di confronto del questionario SNAP IV tra somministrazioni in T0 e T1, caso clinico 3)
In conclusione, è possibile affermare come il comportamento di L.S. ed il suo livello di autoregolazione si sia maggiormente modificato all’interno del setting di terapia e discretamente a casa, probabilmente favorito dalla strutturazione dell’ambiente fornito dalla stanza di terapia. Tuttavia, anche in quest’ultimo contesto la modulazione motoria risulta ancora significativa.
Caso clinico 4: B.M.
Il comportamento del bambino all’interno delle sedute di neuropsicomotricità si è modificato tra T0 e T1 in diversi aspetti: il paziente si è mostrato maggiormente propositivo alle proposte di attività dell’adulto, si adegua al compito modulando in modo più funzionale l’attenzione e riducendo le condotte iperattive osservate in prima seduta valutativa. Infatti, il bambino si mostra maggiormente contenuto dal punto di vista motorio, rispetta il turno di gioco e condivide.
Per quanto concerne i risultati ottenuti rispetto allo svolgimento della Torre di Londra, i percentili ottenuti dalla conversione dei T scores non hanno mostrato sostanziali differenze tra le due esecuzioni della prova effettuate in T0 e T1, solamente il punteggio totale ottenuto risulta migliorato (T0 = 25°-30° percentile, T1 = 55° percentile), mentre gli altri parametri risultano essenzialmente variati.
Analizzando il profilo ottenuto dall’analisi e dal confronto dei questionari CPRS (Figura 37) somministrati al genitore (mamma), è possibile osservare delle significative modificazioni rispetto al comportamento di B.M. osservato in ambiente famigliare: ricordando che nell’analisi dei risultati vengono considerati punteggi non significativi se ≤ 55, borderline se compreso tra 56 e 65, significativo se compreso tra 66 e 69 e molto significativo se ≥ 70, si evince come mentre diverse scale si sono mantenute sostanzialmente invariate in termini di punteggio, rimasto non significativo (Problemi psicosomatici, Problemi sociali e Perfezionismo), le aree in cui il bambino risulta considerevolmente migliorato sono quelle relative all’iperattività, impulsività ed irrequietezza motoria, i cui punteggi risultavano molto significativi a T0 mentre a T1 si sono ridotti, pur restando borderline. Anche l’oppositività, osservata anche in prima valutazione neuropsicomotoria, si è ridotta passando alla fascia borderline da un punteggio significativo registrato in T0.
Come osservato anche in seduta, lo span attentivo di B.M. risulta attualmente più appropriato e regolato all’attività svolta: infatti, in prima valutazione il punteggio riguardo la disattenzione risultava significativamente alto, mentre in valutazione finale risulta non significativo.

(Fig. 37, grafico di confronto del questionario Conners’ Parent Rating Scale tra somministrazioni in T0 e T1, caso clinico 2)

(Fig. 38, grafico di confronto del questionario SNAP IV tra somministrazioni in T0 e T1, caso clinico 3)
Osservando il grafico di confronto del questionario SNAP IV (Figura 38) risulta in linea con quanto osservato alle valutazioni neuropsicomotorie e con i risultati ottenuti dallo scoring del questionario CPRS: le condotte oppositive e provocatorie si sono significativamente ridotte anche in ambiente famigliare, così come le problematiche attentive. Per quanto concerne le condotte iperattive, invece, si riscontra un miglioramento nel contenimento e la regolazione motoria, nonostante siano ancora frequentemente osservate dai genitori.
In conclusione, è possibile affermare come il comportamento di B.M. osservato in seduta di neuropsicomotricità risulti più adeguato al contesto rispetto alla valutazione effettuata inizialmente, il bambino appare maggiormente contenuto dal punto di vista motorio, l’attenzione modulata all’attività proposta e una maggiore adesione al compito. Anche in ambiente famigliare sono state osservate le medesime modificazioni, in particolare per quanto concerne l’oppositività e le condotte provocatorio, significativamente ridotte.
Osservazioni finali
Sulla base delle considerazioni attuate in merito all’analisi dei risultati quantitativi e qualitativi, ottenuti grazie alle valutazioni neuropsicomotorie e ai test strutturati, è possibile affermare che in ognuno dei quattro casi clinici presi in esame per questo progetto di tesi sono state osservate delle modifiche nel comportamento e nelle condotte di autoregolazione, sia in ambito clinico che famigliare.
I cambiamenti rilevati hanno coinvolto prevalentemente gli aspetti attentivi: nonostante in due casi (1 e 3) le problematiche legate alla disattenzione caratterizzino ancora in modo significativo il comportamento del bambino, in tutti i soggetti analizzati è stato riscontrato un miglioramento dello span attentivo, in modo particolare durante le sedute neuropsicomotorie: il setting strutturato, adattato al singolo bambino e la relazione continua 1:1 con il paziente ha favorito il mantenimento dell’attenzione sostenuta ed una maggior focus sulle attività in via di svolgimento. Questo supporto fornito dalle terapiste e dal setting preparato in terapia ha, inoltre, scoraggiato gli atteggiamenti oppositivi e
provocatori osservati ad inizio trattamento: infatti, questi si sono ridotti considerevolmente nel corso del training effettuato sul campione, promuovendo una maggiore propositività e regolazione emotiva dei bambini. Nonostante ciò, questo aspetto risulta talvolta ancora osservabile a casa da parte dei genitori, con cui i bambini risultano avere un maggior rapporto conflittuale. La trasferibilità dell’intervento in ambito neuropsicomotorio è un obiettivo fondamentale del progetto riabilitativo, in quanto punto critico del miglioramento della qualità di vita del paziente, la quale si svolge per la maggior parte del tempo nel contesto famigliare. Se sostenute nel tempo, le abilità e le competenze in via di strutturazione, osservate primariamente in stanza di terapia, emergono anche negli altri contesti di vita del bambino.
Per quanto concerne l’iperattività, nonostante il discreto attenuarsi di questo aspetto del comportamento, è rimasto un punto critico in tutti i pazienti, osservato sia in stanza che dal genitore.
Conclusioni
Questo progetto di tesi sperimentale mi ha dato la possibilità di osservare, indagare e comprendere in modo approfondito il comportamento, e di imparare come questo abbia una profonda rilevanza personale e sociale, in quanto strumento che ci interfaccia e ci fa interagire con l’altro.
L’autoregolazione, uno degli aspetti che la ricerca ha indicato come cruciale per il funzionamento individuale, è un costrutto complesso, un insieme di capacità che consentono di regolare i pensieri, le emozioni ed il comportamento. Con questo progetto si è voluto intervenire sulle funzioni cognitive alla base dell’autoregolazione, quali le funzioni esecutive, che sicuramente comprendono e spiegano solo una parte dell’elaborato concetto dell’autoregolazione.
Il training neuropsicomotorio sulle funzioni esecutive elaborato e attuato ha ottenuto dei riscontri significativi sulle condotte dei pazienti, ma si è posto anche come strumento osservativo per il genitore nei confronti del comportamento assunto dai propri bambini nel contesto famigliare: proporre ai genitori i questionari valutativi può essere un importante aiuto per percepire e comprendere maggiormente il significato di un gesto o dell’agire del proprio bambino, in modo da riuscire a capirlo e aiutare esso stesso a capirsi, sostenendo la consapevolezza di sé e le conseguenze delle proprie azioni. I genitori hanno accolto positivamente l’indagine sul comportamento a casa dei propri figli, è stato percepito come un aiuto importante che ha contribuito a rafforzare l’alleanza terapeutica tra caregiver e operatrici.
A tal proposito, un possibile ampliamento del progetto potrebbe essere quello di estendere la valutazione del comportamento in ambito scolastico, somministrando i questionari anche alle insegnanti delle scuole materne e primarie: la scuola è un contesto di grande impatto sulla vita del bambino, sia dal punto di vista educativo e formativo, sia dal punto di vista sociale e relazionale con i pari. Avere un’analisi del comportamento del bambino a scuola amplierebbe lo spettro di indagine delle condotte di autoregolazione assunte e delle problematiche che potrebbero emergere in un contesto più strutturato e regolamentato come la scuola.
Come descritto precedentemente, il training neuropsicomotorio sulle funzioni esecutive sviluppato durante le sedute ha portato a delle modifiche nel comportamento dei bambini, tuttavia i miglioramenti non sono stati riscontrati in modo significativo in tutte le aree in cui sono coinvolte le funzioni esecutive: un ulteriore interessante sviluppo del progetto potrebbe essere una prosecuzione più longeva dello studio, caratterizzata anche dallo svolgimento di più frequenti sedute di neuropsicomotricità, al fine di osservare un possibile miglioramento di quegli aspetti del comportamento non significativamente ottimizzati durante i sei mesi che hanno caratterizzato questo studio.
In conclusione, questo progetto di tesi si pone come un punto di partenza per eventuali sviluppi sull’intervento riabilitativo mirato al sostegno e alla maturazione dell’autoregolazione, con la prospettiva di un futuro approccio che coinvolga l’equipe multidisciplinare, in modo da intervenire su tutte le aree di sviluppo del bambino, la famiglia, punto di partenza primario e fondamentale, e la scuola, in un incontro ecologico volto ad una efficace modulazione del comportamento individuale.
Bibliografia
- Adams C.V., Bishop D. V. M., Norbury C. V., Distinct genetic influences on grammar conceptualization of children’s funcyioning at school entry, in Genes, Brain and Behaviour, University of Oxford, vol. 5, pp.158-169, 2005;
- Alarcòn-Rubio et al., Executive function and verbal self regulation in childhood. Development linkages between partially internalized private speech and cognitive flexibility, in Early Childhood Research Quarterly, vol. 29, pp. 95-105, 2013;
- Alesi M., Pecoraro D., Pepi A., Executive functions in kindergarten children at risk for developmental coordination disorder, in European Journal of Special Needs Education, vol. 34, pp. 285-296, 2019;
- American Psychiatric Association, Diagnostic and Statistical Manual of MentalDisorders, Fifth Edition, American Psychiatric Association, 2013;
- Ammaniti M., Manuale di psicopatologia dell'infanzia, Raffaello Cortina Editore, Milano, 2001;
- Aron A. R., The Neural Basis of Inhibition in Cognitive Control, in Neuroscientist, University of California, vol. 13, n. 3, pp. 214-228, 2007;
- Baddeley A.D., Hitch G., Working memory, in Psychology of Learning and Motivation, vol. 8, pp. 47-89, 1974;
- Baddeley A.D., The episodic buffer: a new component of working memory?, in Trends in Cognitive Science, vol. 4, n. 11, pp. 417-423, 2000;
- Baddeley A.D., Wilson B., Frontal amnesia and the dysexecutive syndrome, in Brain and cognition, vol. 7, pp. 212-230, 1988;
- Baddeley A.D., Working memory, thought and action, Oxford Psychology Series, University of York, 2007;
- Baddeley A.D., Working Memory, University of Oxford, Clarendon Press, 1986;
- Benedetti F., Fisiologia delle funzioni esecutive frontali: correlazioni con il sistema extrapiramidale, Dipartimento di Neuroscienze, Università̀ di Torino;
- Benso F., Un modello di interazione tra il sistema attentivo supervisore e i sistemi specific nei diversi apprendimenti, in Child Development & Disabilities, vol. 32, pp. 39-52, 2007;
- Bianchi L., The functions of the frontal lobes, in Brain, vol. 18, pp. 497-522, 1895;
- Brocki K. C. et al. Interrelation between executive function and symptoms of hyperactivity/impulsivity and inattention in preschoolers. A two year longitudinal study, in Journal of Abnormal Child Psychology, vol.38, pp. 163-171, 2012;
- Brocki K.C. e Bohein G., Executive functions in children age 6 to 13: a dimensional and developmental study, in Developmental Neuropsychology, vol. 26, pp. 571-593, 2004;
- Burgess P.W. et al. The cognitive and neuroanatomical correlates of multitasking, in Neuropsychologia, vol. 38, pp. 848-863, 2000;
- Burgess P.W., Shallice T., The Hayling and Brixton tests, Thames Valley Test Company, Bury St Edmunds, 1997;
- Cadet B., Psychologie cognitive, In press, France, 1998;
- Campbell S., von Stauffenberg C., Delay and inhibition as early predictors of ADHD symptoms in third grade, in Journal of Abnormal Child Psychology, vol. 37, pp. 1-15, 2009;
- Cantagallo A., Spintoni G., Antonucci G., Le Funzioni Esecutive, Carocci Editore, Roma, 2010;
- Carper R.A., Courchesne E., Localized enlargement of the frontal cortex in early autism, in Biological Psychiatry, vol. 57, pp. 126-133, 2005;
- Cattell, R.B., Theory of fluid and crystallized intelligence: a critical experiment, in Journal of Educational Psychology, vol. 54, pp. 1-22, 1963;
- D.G. Murphy et al., Asperger syndrome: A proton magnetic resonance spectroscopy study of brain, in Arch Gen Psychiatry, vol. 59, pp. 885-891, 2002;
- Delle Monache G., Disprassie, disturbi del linguaggio e delle funzioni esecutive: dalla valutazione al trattamento, Corso FAD Associazione Vadis, 2019;
- Diamond A., Normal development of prefrontal cortex from birth to young adulthood: cognitive functions, anatomy and biochemestry, in Principles of frontal lobe function, pp. 466-503, Oxford University Press, 2002;
- Duncan J., Owen A.M., Common regions of the human frontal lobe recruited by diverse cognitive demands, in Trends in Neuroscience, vol. 23, pp. 475-483, 2000;
- Elliott R., Executive functions and their disorders, in British Medical Bulletin, vol. 65, pp. 49-59, 2003;
- Epstein H, Grown spurts during brain development: implications for educational policy and practice, in Education of the Brain, University of Chicago Press, 1978;
- Fancello G. S., Vio C. e Cianchetti C., Torre di Londra: test di valutazione delle funzioni esecutive (pianificazione e problem solving), Edizioni Erickson, Trento, 2006
- Ferrier D., The function of the brain, in The British and Foreign Medical Review, vol. 60, pp. 99-114, 1877;
- Hitzing E., Untersuchungen das gehirn, Berlin bei Hirschwald über, 1874;
- Honey E. et al., Repetitive Behaviour and Play in Typically Developing Children and Children with Autism Spectrum Disorders, in Journal of Autism and Developmental Disorders, vol. 37, pp. 1107-1115, 2007;
- Hughlings Jackson J., The croonian lectures on evolution and dissolution of the nervous system, in British Medical Journal, vol. 1, pp. 660-663, 1884;
- James, W., Principles of Psychology, vols. 1-2, New York, 1890;
- Kopp C., The Development of Self-Regulation in Young Children, University of California, Los Angeles, 1982;
- Levin H.S. et al., Developmental changes in performance on tests of purported frontal lobe functioning, in Developmental Neuropsychology, vol.7, pp.377-395, 1991;
- Lezak M. et al., The Theory and Practice of Neuropsychological Assessment, Oxford University Press, New York, 1983;
- Lezak, M. D., Neuropsychological assessment, Fourth Edition, Oxford University Press, New York, 2004;
- Lopez B. R. et al., Examining the relationship between executive functions and restricted, repetitive symptoms of autistic disorder, in Journal of Autism and Developmental Disorders, vol. 35, pp. 445-460, 2005;
- Lurija A.R., Le funzioni corticali superiori dell’uomo, Giunti-Barbera, Firenze, 1962;
- Marotta L., Mariani E., Pieretti M., Funzioni esecutive nei disturbi di linguaggio, Erickson, Trento, 2017;
- Marzocchi G.M., Scionti N., Conti S., Attività neuro e psicomotorie per bambini con deficit di autoregolazione e ADHD: materiali operativi per allenare le funzioni esecutive in età prescolare, Erickson, Trento, 2020;
- Marzocchi G.M., Valagussa S. Le Funzioni Esecutive in età evolutiva, Franco Angeli, Milano, 2011;
- Mesulam M.M., Frontal cortex and behaviour, in Annals of Neurology, vol. 19, pp. 320-325, 1986;
- Mialet J.P., L’attention, PUF, Paris, 1999;
- Mirabella G., Inhibitory control and impulsive responses in neurodevelopmental disorders, in Developmental Medicine & Child Neurology, vol. 63, pp. 520-526, 2020;
- Miyake A. et al., The Unity and Diversity of Executive Functions and Their Contributions to Complex “Frontal Lobe” Tasks: A Latent Variable Analysis, in Cognitive Psychology, vol. 41, pp. 49-100, 2000;
- Neisser U., Cognitive Psychology, Appleton-Century-Crofts, New York, 1967;
- Nelson T. D., Preschool executive control and internalizing symptoms in elementary school, in Journal of Abnormal Child Psychology, vol. 46, pp. 1509-1520, 2018;
- Olson, S. L et al., Developmental foundations of externalizing problems in young children: the role of effortful control, in Development and Psychopathology, vol. 17, pp. 25-45, 2005;
- Owen A.M., Evans A.C., Petrides M., Evidence for a two stage model of spatial working memory processing within the lateral frontal cortex: a PET study, in Cerebral Cortex, vol. 6, pp. 31-38, 1996;
- Owen A.M., The functional organization of working memeory prosses within human lateral frontal cortex, in European Journal of Neuroscience, vol. 9, pp. 1329-1339, 1997;
- Ozonoff S., Executive functions in autism, in Learning and cognition in autism, pp. 199-219, 1995;
- Ozonoff S., Jensen J., Brief Report: Specific Executive Function Profiles in Three Neurodevelopmental Disorders, in Journal of Autism and Developmental Disorders, vol. 29, pp. 171-177, 1999;
- Ozonoff S., Pennington B. F., Executive Functions and Developmental Psychopathology, Journal of Child Psychology and Psychiatry, vol. 37, pp. 51-87, 1996;
- Patwardhan I. et al., Childhood Cognitive Flexibility and Externalizing and Internalizing Behavior Problems: Examination of Prospective Bidirectional Associations, in Research on Child and Adolescent Psychopathology, vol. 49, pp. 413-427, 2021;
- Petruccelli N., Bavin E.L., Bretherton L, Children with specific language impairment and resolved late talkers. Working memory profiles at 5 years, in Journal of Speech, Language and Hearing Research, 2012;
- Posner M. I., Rothbart M. K., Educating the human brain, I edizione, American Psychological Association, Washington, 2007;
- Postle B.R. et al., Functional and Neuroanatomical double dissociation of mnemonic and executive control processes contributing to working memory performance, PNAS, vol. 96, pp. 12959-12964, 1999;
- Roello et al., When words lead to solutions: executive function deficits in preschool children with specific language impairment, in Research in Developmental Disabilities, vol. 37, pp. 216-222, 2015;
- Romanes G. J., Mental evolution in Man: Origin of human Faculty, Cambridge Library Collection, Cambridge, 2011;
- Rowe J.B. et al. The prefrontal cortex: response selection or maintenance within working memory?, in Science, vol. 288, pp. 1656-1660, 2000; Rushworth M.F.S. et al., Action sets and decisions in the medial frontal cortex, in Trends in Cognitive Sciences, vol. 8, pp. 410-417, 2004;
- Sabbadini G., Manuale di neuropsicologia dell'età evolutiva, Zanichelli, Bologna, 1995;
- Santrock J. W., Psicologia dello sviluppo, III edizione, McGraw Hill education, 2014;
- Schmitz et al., Neural correlates of executive functions in autistic spectrum disorders, in Biology Psychiatry, vol. 59, pp. 7-16, 2006;
- Schneider W., Schuman-Hengsteler R., Sodian B., Young children's cognitive development: Interrelationships among executive functioning, working memory, verbal ability, and theory of mind, Psychology Press, New York, 2004;
- Schore A., Affect Regulation and the Origin of the Self, I edizione, Routledge, Londra, 1999;
- Schweiger M., Marzocchi G.M., Lo sviluppo delle Funzioni Esecutive: uno studio su ragazzi dalla terza elementare alla terza media, in Giornale Italiano di psicologia, pp. 353-374, 2008;
- Shallice T., Norman D. A., Attention to action: willed and automatic control of behavior, in Consciousness and Self-Regulation, vol. 4, pp.1-18, 1986;
- Sillamy N., Dictionnaire Encyclopédique de psychologie, Bordas, Parigi, 1980;
- Singer B., Bashir A., What Are Executive Functions and Self-Regulation and What Do They Have to Do With Language-Learning Disorders?, in Language Speech and Hearing Services in Schools, vol. 30, pp. 265-273, 1999;
- Smith R., Inhibition: history and meaning in the sciences of mind and brain, University of California Press, Los Angeles, 1992;
- Sonuga Barle E. J. S. et al., Do executive deficits and delay aversion make independent contributions to preschool attention-deficit/hyperactivity disorder symptoms?, in Jouornal of the American Academy of Child & Adolescent Psychiatry, vol. 42, pp. 1335-1342, 2010;
- Stievano P., Funzioni esecutive nei disturbi di linguaggio: strategie e materiali operativi, Erickson, Trento, 2017;
- Stiles J., Terry L.J., The basic of brain development, in Neuropsychology Review, vol. 20, pp. 327-348, 2010;
- Stuss D. T., Biological and psychological development of executive functions, in Brian and Cognition, vol. 20, pp. 8-23, 1992;
- Turner M., Annotation: Ripetitive Behaviour in Autism: A Review of Psychological Research, in Journal of Child Psychology and Psychiatry, vol. 40, 1999;
- Valagussa S., Le funzioni esecutive: aspetti cognitivi e motivazionali necessari all’evoluzione dell’uomo, in Qi, n. 14, Hogrefe Editore, 2014;
- Van Rest et al., Social information processing skills link executive functions to aggresion in adolescents with mild to borderline intellectual disability, in Child Neuropsychology, vol. 25, pp. 573-598, 2019;
- Vio C., Lo Presti G., Diagnosi dei disturbi evolutivi, Erickson, Trento, 2014;
- Vygotsky, Thought and language, Revised edition, MIT Press, Cambridge (US), 1986;
- Welsh M.C et al., A normative developmental study of executive function: a window on prefrontal function in children, in Developmental Neuropsychology, vol. 7, pp. 131-149, 1991;
- Welsh M.C., Pennington B.F., Assessing frontal lobe functioning in children: viewa from developmental psychology, in Developmental Neuropsychology, vol. 4, pp. 199-230, 1988;
- Werstch J. V., Mind as action, Oxford University Press, Oxford, 1997;
- Wilson P. H. et al., Understanding performance deficits in developmental coordination disorder. A meta-analysis of recent research, in Developmental Medicine & Child Neurology, vol. 55, pp. 217-228, 2013;
- Wöstmann N.M. et al., Reliability and plasticity of response inhibition and interference control, in Brain and Cognition, vol. 81, pp. 82-94, 2013;
- Zelazo P.D., Early Development of Executive Function: A Problem-Solving Framework, in Review of General Psychology, vol. 1, pp. 198-226, 1997;
- Zelazo, P. D., Qu L., Müller U., Hot and cool aspects of executive function: Relations in early development, in W. Schneider, R. Schumann-Hengsteler, & B. Sodian (Eds.), Young children's cognitive development: Interrelationships among executive functioning, working memory, verbal ability, and theory of mind, pp. 71–93, 2005.
| Indice |
| ABSTRACT - INTRODUZIONE |
|
Le Funzioni Esecutive nei Disturbi del Neurosviluppo
Discussione - Caso clinico 1: Y.M.; Caso clinico 2: M.A.; Caso clinico 3: L.S.; Caso clinico 4: B.M.; |
| CONCLUSIONI |
| BIBLIOGRAFIA |
| Tesi di Laurea di: Arianna SCAINELLI |

































